「高度な医療」とは何か、厚生労働省の会議で議論が盛り上がっている。医療保険の財政が厳しいため、医療費を支払う側の保険者代表は、入院料が高いベッドを減らそうとしている。認知症などを抱える高齢者に対する治療は「高度な医療」を提供する大病院にはふさわしくとの判断から、難しい手術などに対応できる病院に絞り込もうとしているが、異論もある。患者の生活背景にも目を向け、寄り添うような医療は「高度」とは言えないのだろうか。【新井裕充】
● 登録読者には、独自に作成した中医協の議事録(非公式)をお送りしています。
● ご登録方法など、詳しい案内をご希望の方は、資料請求のページをご覧ください。
この議論は、来年4月に実施される「2020年度診療報酬改定」に向けて9月5日に開かれた中医協の技術的な専門組織「入院医療等の調査・評価分科会」で繰り広げられた。
厚労省は現在、専門家による研究班などの協力も得ながら、入院患者の状態や看護の手間などを測る基準の見直しを進めている。この基準はもともと、看護師の手間のかかり具合を測る「看護必要度」という名称だったが、その後、入院患者の重症度を測る基準へと格上げされ、いろいろな項目を追加した。名称は「重症度、医療・看護必要度」となった。
そうした流れの中で、高度急性期医療を代表する大学病院関係者らの要望を受け入れ、さらに軸がなくなってしまった。大学病院の関係者らの主張はこうだ。「今や急性期病院でも認知症などの高齢患者が多く、こうした患者にかかる看護の手間を評価してほしい」。
こんな要望に厚労省も理解を示し、認知症関連の項目を入れることになったのだが、一方で、「最先端の医療を提供する高度な病院の指標としていかがなものか」との声もあった。こうした議論が再燃したのが9月5日の入院分科会である。
診療報酬改定は2年に1回実施される。そのたびごとに担当課長が替わる。どのような“ハシゴ”を用意し、どのような“アメ”を与えるかは、その時々の課長のお好み次第と言える。「2年ごとにコロコロ変わる」と言われる代表格が、この「重症度、医療・看護必要度」の基準でもある。
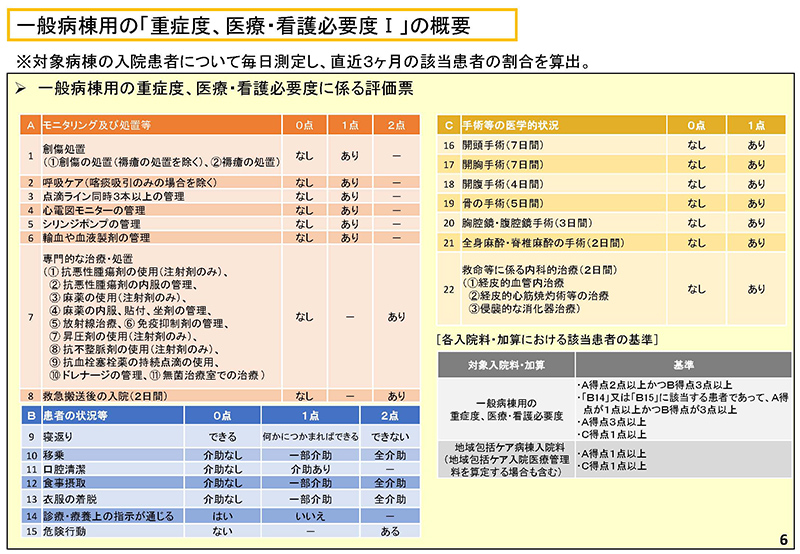
「重症度、医療・看護必要度」という名称を見て分かるとおり、いろいろな項目が盛りだくさんである。判断基準も多岐にわたり、学会などの要望を踏まえて手術の実施まで入れ込んだ。下のスライドをご覧いただきたい。「何がなんだか、よく分からん」と思う人は少なくないだろう。「また変わるの?」という現場の悲鳴も聞こえてきそうだ。
.
.
この基準について現場の看護師に意見を聴くと、「真夜中にトイレに付き添うとか、そういう手間が全然入ってないよね」とか、「シリンジポンプの管理が独立項目になっているのを見ると、これを作った人はよっぽどシリンジポンプが苦手だったんだね」といった声が漏れる。
いかなる判断の下で、この表の中に“ランクイン”したかは分からない。ただ確実に言えることは、このスライドには多くの関係者の“思い”が込められているということだ。それは、患者に対する「思い」ではないかもしれない。
いろいろな思惑が絡み合いながら、紆余曲折を経て現在の姿になった。つぎはぎだらけでボロボロの「重症度、医療・看護必要度」をどうするのか──。
次期改定に向けた事務局(厚労省保険局医療課)の説明と、これに関連する委員の発言は以下をご覧いただきたい。
〇尾形裕也分科会長(九州大学名誉教授)
それでは少し早いですが、皆さんお揃いですので、ただいまから令和元年度第6回診療報酬調査専門組織「入院医療等の調査・評価分科会」を開催いたします。(中略)
「診療情報・指標等作業グループの分析についての報告」につきまして議論を行いたいと思います。まず、事務局より資料の説明をお願いいたします。
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。続きまして、「診調組入-2」「診調組入-2参考」まで説明を行いたいと思います。(中略)
「診調組入-2」をご覧ください。診療情報・指標等作業グループにおきましては、これまで計3回開催しております。その中で、入院医療機能の評価指標等につきましては、これまでのご指摘を踏まえた分析結果を行なってまいりました。その状況につきましてご報告したいと思います。
「参考」の2ページ以降、それぞれの作業グループでどういう役割を担っているのか。また、指標における「課題」「検討方針」等につきまして、これまでの資料等をお付けしているところでございます。
5ページ以降、重症度、医療・看護必要度に関する検討状況についてご説明してまいります。6枚、7枚目は、現行の必要度の概要をお付けしております。8枚目に、これまで基本問題小委員会、入院分科会における主な指摘事項を記載しておりまして、こういった指摘事項を踏まえた分析をこれまで行なってきたところでございます。
10ページ以降、それらの分析の内容についてお付けしているところでございますが、頂いたご意見に関する所を中心にご説明していきたいと思いますが、少し資料の見方が分かりにくい所を補足したいと思います。
11枚目までお進みください。11枚目に関しましては込み入った資料になっていますが、今回、診療報酬の30年の改定におきまして新たに設けました「基準②」、いわゆる「B14」と「B15」に関して、「A1点かつB3点以上」という新しい項目を設けたところでございますが、この項目について、他の基準との重複の様子というのを見ているのが、この11枚目以降のスライドになっております。
見方としまして、上から2段目に「基準②」に該当する患者さんのみ集めた状態で、それと他の項目との重複状況を見ているところでございまして、この表の中の一番上に関しましては「基準②」のみに該当で、(基準)①と③と④、いずれも×というものを付けているところでございます。
それで、ここに書いてある方は「基準②」のみに該当している方の割合を入院料ごと、1から7のそれぞれに、どの程度いるかというのを見ております。
その下の欄につきましては、「基準②」に該当しつつ、さらに「基準①」にも該当する方の割合というのを入院基本料別に横に並べて付けているというような見方をするグラフになっております。
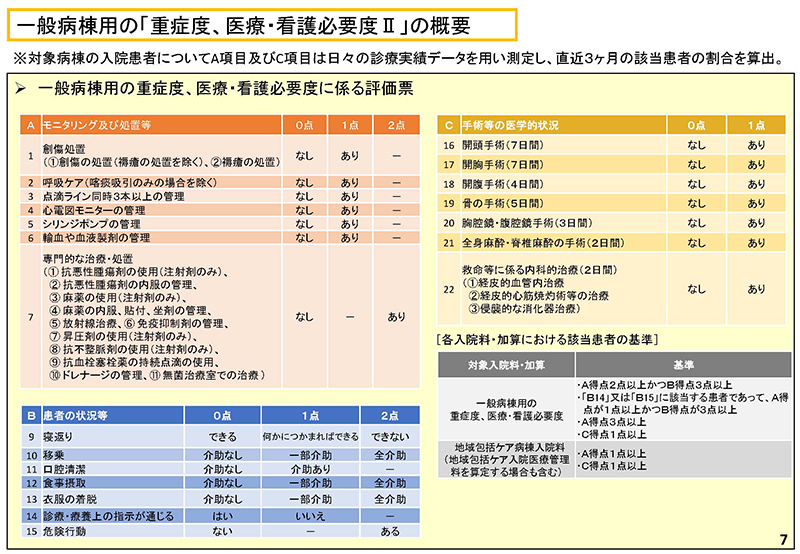
同じく、12ページにつきましては「必要度Ⅱ」の患者さんについて整理を行っているというもの、というふうにご覧いただければと思います。
さらに14ページまで進んでいただきますと、先ほど入院料別に見たものでございますが、それにつきましては「急性期一般入院料1」の患者さんのみを集めまして、それを病床規模ごとに見ているというのが14枚目、15枚目になっているところでございます。
続きまして16枚目まで行きますと、今度は「基準①」に該当している方に、「基準②」等も分析しているところでございますが、それらの患者さんがどの項目に該当しているのか、というところを見ていっているのが16ページ以降になっております。
こちらに関連しまして頂いたご意見といたしまして、平成30年の改定で新たに追加した「B14、B15に該当し、A1点かつB3点」、以下「基準②」とご説明いたしますが、これに該当する患者さんのうち、「A1点」に該当としている患者さんは心電図モニターの方が多いということについて、さらなる分析してはどうかというご意見を頂いております。
その状況につきましては、19ページあたりを見ていただきますと、こちらがまず「基準①」、20ページを見ていただきますと、「基準②」に該当している患者さんの中で、「モニター」で該当している方の割合というのが他の項目と比較して多いという状況が見て取れるかと思います。
それを今度は、「必要度Ⅱ」で見たのが21ページということになります。
続きまして、ご意見の2つ目でございますが、「基準②」のみに該当する患者割合が病床規模が小さい病院に多い傾向にあるのではないか、ということを頂いておりまして、こちらに関しましては、ちょっと前後しますが、スライドの14枚目もしくは15枚目あたりのスライドを見ていただきますと、先ほどご説明いたしました横に見ていくと病床規模ごとに見ているというところで、少し少ない所で多い傾向が見られるのではないかというところでございますし、
また、ちょっと進んで22枚目を見ていただきますと、こちらは研究班による分析をいただいているものでございますが、22ページの右上の表を見ていただきますと、「基準②」で該当する患者さんの割合を病床規模別に見ていくと、少ない所でこれに該当する割合が多いという傾向が見て取れるという分析をいただいているところでございます。
続きまして、頂いた意見の3つ目でございますが、いずれの基準にも該当しない状態から、「基準②」のみに該当する状態に移行した患者については、「基準非該当」当日における各項目の該当状況を分析してはどうか。また、治療によって状態が改善することで、かえって「基準②」に該当するようになる場合があるのではないか、というご意見を頂いています。
こちらにつきましては、23ページをご覧いただきますと、こちらはまずは「基準②」のみに該当する直前の状況ということで、49.3%の方が「非該当」であったというところが見て取れるところでございます。
24ページは、該当するまでの日数の経過をお示ししているスライドになっております。
続きまして、3つほど、関連するご意見を頂いているところでございます。こちらに関しましては、ページで言うと25から29あたりをご覧いただければというふうに思います。
まず、「基準②」のみに該当する患者さんの傾向としまして、「高齢で要介護度が高い」「退院に向けて関わる必要がある」という特徴があるのではないか。
2つ目といたしまして、B項目は重症度ではなく患者の状態なので、急性期の入院医療の指標としてはB項目単独で考えるのではなく、他のA、C項目と組み合わせていく必要があるのではないか。
3つ目といたしまして、B項目を組み合わせた基準は、年齢や認知症の有無等と一定の関係性があり、これらの評価と合わせて考える必要があるのではないか、というご意見を頂いております。
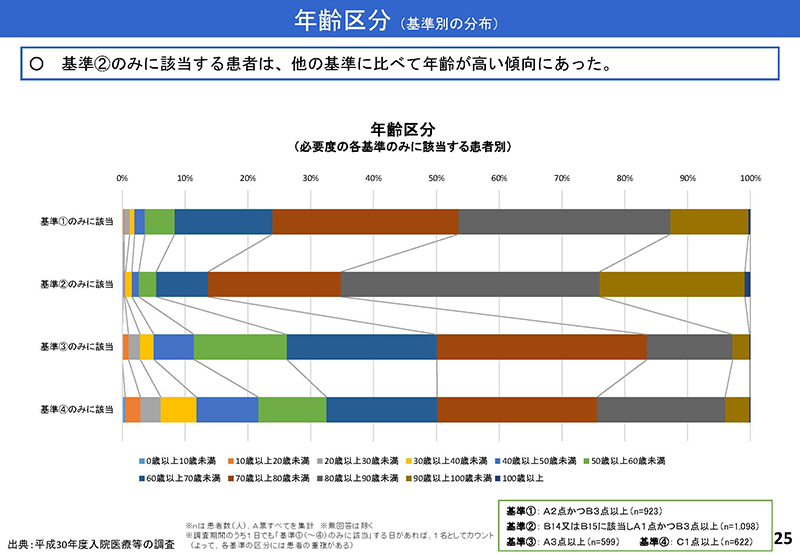
関連するスライド、25枚目でございますが、各基準のみに該当する方の年齢区分の割合。26枚目は、それらの患者さんの認知症の有無、せん妄の有無に該当する割合を見ております。27枚目、行きますと、基準ごとの要介護度、認知度、自立度の割合。28枚目に行きますと栄養摂取状況。29枚目に、医師による診察、看護師による看護の提供頻度等々を見ているところでございます。
また、これらのB項目の評価や記録には一定の負担が伴うが、患者の日々の状態を把握するために記録することには意味があるのではないか、というご意見を頂いているところでございます。
次の項目でございますが、30ページをお開きください。入院中の「B項目」の該当状況の変化についてでございますが、「手術等の有無を含めて分析してはどうか」というご意見を頂いているところでございます。30ページに付けておりますのは、検体検査でありますとか、X線単純撮影、生体検査等の実施状況を付けているところでございますが、「手術の有無を含めて分析してはどうか」というご意見を頂いております。
スライド34枚目にお進みください。こちらから、各項目の中に分析を進めていただいたところでございますが、「A2点かつB3点以上」の基準に該当する患者さんを見た場合の「A2点」の該当状況については専門的な治療処置が多く、当該項目の中でも「免疫抑制剤の管理」の占める割合が最も多いというところが34枚目から分かるところでございます。
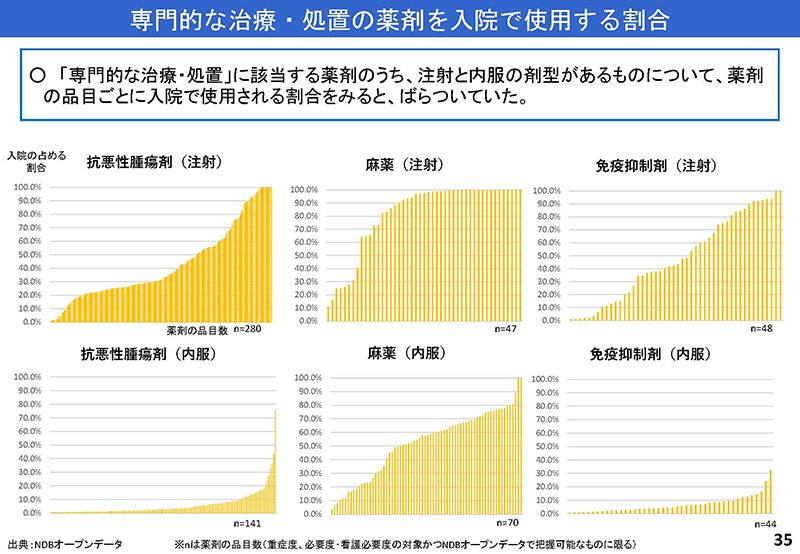
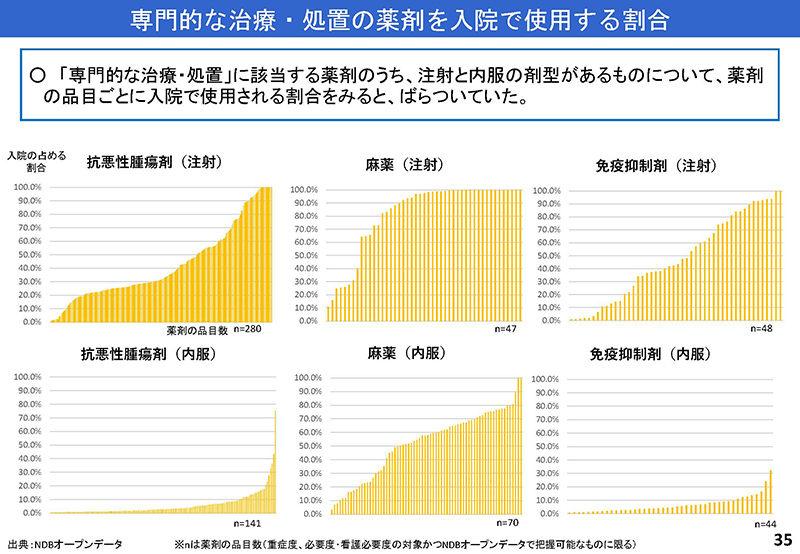
さらに、35枚目を見ていただきますと、治療薬や内服薬の入院と外来における使用状況が薬剤の種類によってばらつきがあって、入院・外来の何で使用するかは患者の状態や治療の状況、施設の方針等によるため、どちらが望ましいとは一概に言えないのではないか、というご意見を頂いております。
35枚目のスライドになりますが、少し説明を補足させていただきますと、35枚目はそれぞれ6つのカテゴリーに分けまして、悪性腫瘍の注射・内服、麻薬の注射・内服、免疫抑制剤の注射・内服、それぞれに分けておりまして、横に並んでいる縦のグラフそれぞれが薬剤1つひとつをお示ししているところでございます。
例えば、右下の免疫抑制剤の内服を見ていただけますと、多くの薬剤におきまして、縦が入院での使用頻度になりますので、ほとんどの薬剤におきまして外来で行われているというところが見て取れるところでございます。
一方で、麻薬の注射を見ていただきますと、縦それぞれ見ていただきますと、100%の所が多いということで、こちらにつきましては、主に入院で使用されているということで、それぞれの薬のカテゴリーごとに、主にどちらで使っているのかという違いがこれで見て取れるというところでございます。
次に、頂いたご意見でございますが、入院の必要性に関しましては個々の患者の状態を踏まえ判断されるが、患者の状態によらず、通常入院で行う手術の医療行為については評価対象にすべきではないか。そのためにも、外来で行うのが比較的多い医療行為については評価対象から外す等の整理をしてもよいのではないか、というご意見を頂いております。
こちらにつきまして、36ページのスライドでございまして、「手術を入院で実施する割合」というものを見ているところでございますが、現行の必要度の「C項目」の対象手術に関しましては、入院で「9割以上」やられているのが98%、「9割未満」というのが2%ございまして、9割未満の手術を一部抜き出しているのがその表になっておりまして、一定程度、入院の割合が低い手術もございますので、これらのものを「C項目」としてどう評価するか、というところをご提示させていただいているところでございます。
次の意見としまして、手術の評価にあたって術後の一定期間をICUで管理するということもあるので、その点には留意が必要ではないか、というご意見を頂いております。
続きまして41枚目までお進みください。
41枚目以降、評価法の(重症度、医療・看護必要度)ⅠとⅡの中の比較をいろいろしているところでございますが、頂いたご意見といたしまして、評価法のⅠとⅡに分ける個別項目の該当状況の差については判定ルールの違いがあることや、評価法Ⅱの入力の精度による影響が大きいのではないか、というご意見を頂いております。
43、44につきましては、これまで評価法のⅠとⅡの差を分析したものにつきまして、研究班におきましても類似の分析をしていただいた結果をお付けしているところでございまして、
これまで「5%分の差がある」と説明してきているところでございますが、他の研究班の報告におきましても似たような傾向が見て取れるというのが43、44ページでありますし、45ページには各項目の評価法のⅠとⅡの違いというものを分析いただいてるのが45ページになっております。
ここまでが、重症度、医療・看護必要度の分析状況のご説明になります。(中略)
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。それでは、膨大な資料ですので、それぞれのパートに分けて議論を行いたいと思います。(資料)「診調組入-2」の分類に従ってですね、まず最初が「重症度、医療・看護必要度に関する分析」ということで、ただいまの参考資料で言いますと、5ページから45ページに該当する分でございますが、まずこの部分につきまして、ご質問、ご意見等がございましたら、お願いいたします。
松本委員、どうぞ。
.
〇松本義幸委員(健康保険組合連合会参与)
健保連の松本であります。ありがとうございます。まず、「診療情報・指標等作業グループ」の委員の皆さま、また事務局の方々については、この重たいものをいろいろ検討していただきまして、またコンパクトにまとめていただきまして、ありがとうございます。まずは感謝を申し上げます。
そこで、「主な意見」の所で、特に重症度、医療・看護必要度の所からいきますと、「基準②」、「B14」で(診療・療養上の)指示が通じるとか、または「B15」の危険行為かつ、A1点、B3点以上のみに該当する患者について、ちょっとご意見を申し上げたいと思います。
この参考資料に付いておりますように、スライドの25で「基準②のみに該当する患者」というのは他の基準と比べて年齢が高いとか、あるいはそれ以後のスライドでも、要介護度が高くて日常生活自立度が低いとか、あるいは経口摂取のみの割合が低い等、ケアが必要な状態であるということは分かりますけれども、認知症ですとか、せん妄状態の医療の提供のみをもって、高度な医療を提供する急性期入院医療の基準とすることについては、若干、違和感を感じるというところであります。
認知症とか、せん妄に対するケアは急性期以外でも必要であるということもございますので、その評価とその必要度、今回の急性期病院に必要な基準というのは分けて整理する必要があるのではないかという具合に、この資料を見て感じた次第でございます。以上です。
(中略)
.
〇牧野憲一委員(旭川赤十字病院院長)
牧野です。まず、一番最初の松本委員からのご指摘で、この「(基準)②」というのが増えてくるということは「高度な医療」の評価ということに違和感があるというような発言があったんですけども、これに関しては、まずやはり神野委員がおっしゃったように、これ、「重症度」と「看護必要度」と両方合わさったものだということが、やっぱり一番の答えだと思うんですよね。
それで今後、考えなくちゃいけないのは、この必要度はやはり「高度な医療」を評価できるものにすることも、また一方では必要じゃないかということです。例えば、まず、この「(基準)①」から「(基準)④」までの項目、この②という中で、認知症項目があって、「B(項目で)3点」プラス(A項目の)「心電図モニター(の管理)」(で基準をクリアする)ということがやっぱり一番問題となるんだと思うんですけども、ここの心電図モニター、A項目の中で唯一、治療行為ではなくて観察行為なんですね、心電図モニターっていうのはね。
ほかは全て治療行為が入ってるんですよ。喀痰吸引にしても点滴3本(以上の管理)にしても、みんな治療行為なんですけども、このモニターだけは治療というよりもむしろ観察なんですね。ですから、そこを今後どう考えていくのかという別な議論がまた必要になるんだというふうに思います。
あともう1つは、「高度な医療」の評価ということに関して言うならば、現在の項目ではちょっと不足してるんじゃないかなということも私、感じています。例えば、高度な医療、これが入院に特化したものを評価するということ。
例えば35枚目。今回、ここで内服、「外来でも結構やっている医療行為が評価されているのはどうか」ということでの35枚目かと思いますけれども、確かに、ある意味では、そういったことをちゃんと議論しなくちゃいけないと思います。
ただ逆に、入院でしかできていないことが、(入院でしか)できていない医療がこの項目の中に全然入ってきてないということも一方ではあります。例えば、肝臓だとか肺の生検だとか、肺の、内視鏡でのいろんな行為ですとか。 あと、血液管理か。内分泌の負荷検査なんていうのもありますし、結構、本来、入院して行なっている、それなりにリスクの高い治療というのが実はまずはたくさん抜けているんですね。ですから、そういったものも含まれてくると、この「高度な医療」ということがより評価できるものに変わるのかなあ、という気がしています。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。奥委員、どうぞ。
.
〇奥裕美委員(聖路加国際大学看護学研究科准教授)
今の話し合いのところで、おしゃるとおり、「重症度、医療・看護必要度」はもともと患者さんが重症なことと、そこに投入する医療資源を両方掛け合わせてみないと、本当に患者さんが良くなるのかというところで、A(項目)とC(項目)、A(項目)とB(項目)を掛け合わせてみるっていうところが基本で。
先生方がおっしゃってた、これが例えば「B項目は高度な医療を評価するものに違和感」という所については、ちょっと、「高度な医療」って何なんだろうなっていうところを思っていて。
例えば、「高度な手術をする」、「難しい治療をする」っていうことも、もちろん「高度な医療」なんですけれど、それをしたけど、命は助かったけれども寝たきりとか、そういうことではないと思った時に、やっぱり、治療とそのあと、その人たちをどう集中的に、医療とか人的資源も含めた投入をして、ADLを良くしたり、QOLを良くしたり、というところまでを考えた指標に……。
もちろん、指標として、「こっちは重症度を測るもの」「こっちは患者さんの状態を測るもの」っていうふうに分けられたとしても、やっぱり、そこで投入する資源を考えるときは掛け合わせる。それをどう掛け合わせるかは検討が必要だと思いますけれども、両方、考えないと本当に高度な医療って言えないんじゃないかなって思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。ほか、いかがでしょう。はい、山本委員、どうぞ。
.
〇山本修一委員(千葉大学医学部附属病院長)
ただ、やはり高度急性期で考えた場合には、ちょっとこの「B14」(診療・療養上の指示が通じるか)、「B15」(危険行動があるか)というのは違和感があるなと。つまり、「看護」をどう考えるかっていうことだとは思いますけれども、高度急性期に必要な医療の一環として必要な看護の内容と、やっぱり「B14」「B15」に必要な看護の内容と、自ずから違うんじゃないかなというふうに考える。
なので、ちょっとこれはやっぱり、「合わせ技」(だから残していいと他の委員は言うが)、もちろん設定自身が「合わせ技」なので、こういう形で行くのはやむを得ないけれども、その部分で、「高度急性期の看護って何なの?」という、もちろん、根本的な問いかけが必要なのかもしれませんけれども、やっぱり違和感があるということは事実だというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、奥委員。
.
〇奥裕美委員(聖路加国際大学看護学研究科准教授)
これ、まだ分からないのかもしれないんですけど、「急性期」「高度急性期」っていうものがそれこそ何なのかっていう、命の問題なのか、それとも、そうですね……、「急性期って何なのか」っていうところもあると思うんですけど、
例えば、重症のシンドロームを予防するためには、例えば専門の人の所に集中的に人の資源を投入して……、何て言うんでしょうね、医療的な治療だけをすることではその先につながらないっていうような、ちょっとこれからの医療とかを考えたときにもですね、そもそも、逆に言えば「高度急性期の看護」がどうこうだけじゃなくて、「高度急性期の医療」って何なんだろう、っていうのも考えた方がいいんだろうなと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、神野委員。
.
〇神野正博委員(全日本病院協会副会長)
今のお話で、「高度急性」と「急性」と、まあ、地域医療構想では違いますけれども、「高度急性」と「急性」を一緒にして、「7対1で急性期」ということを言ってるので、
確かに、大学病院とか、がんセンター等々で、在院日数が4~5日で、紹介患者さんだけで手術してさよなら、次の病院、っていう所と、それから先ほど来、お話があったような、ちっちゃい病院のほうが「(基準)②」が多いという話があったわけですけれども、
地域の中で、地域に密着した急性期病院と、多少はニュアンスは違ってくるけれども、地域の中での「地域密着急性期病院」というスタンス、存在も否定されると、その地域から医療がなくなってしまうというふうに思います。
そうすると、ある程度いろんな患者さん、あるいはいろんな……、例えば介護施設とか等とかを「駆け込み寺」、急性変化に対する駆け込み寺的な病院においては、先ほど来、お話があったように、やっぱり看護の関与というのは必要だし、それから、もともと認知症、それから先ほど言いましたように、何らかの処置を加えることで、せん妄になっちゃった人、ここに一番手がかかっているとはやっぱり事実で、そこはやっぱり、ちょっと否定できないのかなというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。牧野委員。
.
〇牧野憲一委員(旭川赤十字病院院長)
はい、牧野です。私もその意見には全く賛同します。ですから今、「A項目」「B項目」、これが足し合わせて評価してるんで混乱が生じていますけれども、本来、医療行為と看護行為っていうのは縦糸と横糸のような関係であるはずなんで。ですから、同じ医療を行っても「B項目」でかなり問題のある人に関しては、それなりに病院としては「手がかかる」という、それはやっぱり、しっかりと考慮しなくちゃいけないと思います。
ただ、その場合に、やはり、より高度な、リスクの高い医療を行っていこうとしたら、これは看護だけの問題じゃなくて、チーム医療ですよね。いろんな職種が加わって行う医療と、そういった観点から捉えることも必要じゃないかと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、石川委員、どうぞ。
.
〇石川広己委員(日本医師会常任理事)
皆さんのお話を聴いていますと、これは、重症度と看護っていうのは、患者さんの容態というのはね、もうさまざまですから、高度な医療……、患者さんがどの状態であっても高度な医療が必要なときもあるし、ということですよね。
ただですね、これ以上ね、牧野委員がおっしゃるように「高度な医療」っていうもの(を評価する指標)をもう少し入れ込んだ方がいいんじゃないかって、私もそうは思うんですけれども、あまりにもこれ以上にですね、入れますとですね、やっぱりそれぞれに普遍性があるんですよね。この「重症度」ということについてもあるし、患者の状態ということについても、これだけではちょっと表現しきれないこともあるかもしれないですね。
ただ、これを、これらをですね、それなりに代表的なものでこう、リンクすることによって、この病棟の状態、それで病棟に対しての医療の、何て言いますかね、「必要度」ということについてやるのは、このぐらいが妥当なんじゃないかなと思うんですよね。
これ以上、細かくやっちゃうとですね、もう何が何だか分かんなくなっちゃってですね、もう大変だと思うんで。私はまあ、それなりに普遍性はあっても、この重症度と看護の、まあ、患者の状態ということについては、これでいいかなというふうに思っております。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、井原委員、どうぞ。
.
〇井原裕宣委員(社会保険診療報酬支払基金医科専門役)
今のご意見、今までのご意見を伺っているとやっぱり、この1の項目で高度医療の問題から、病棟の問題からですね、これだけ議論が広がるということはやはり、この項目の抱えている、その「範囲」と言ったらいいか、ウィングが少し広すぎるのかもしれないと思うんですよね。
今、石川委員が整理されたように、確かに「当面、これしかない」という考え方もできるんですが、やっぱり医療の中でも医療行為、先ほど牧野委員がおっしゃったような管理項目、それから患者の状況等でも、(B)14番、15番のように非常に看護師さんたちにとって危険を伴うようなものと、若干、手が空いた時にお世話をすればいいような項目というのが、かなりこう、混在しているものですから。
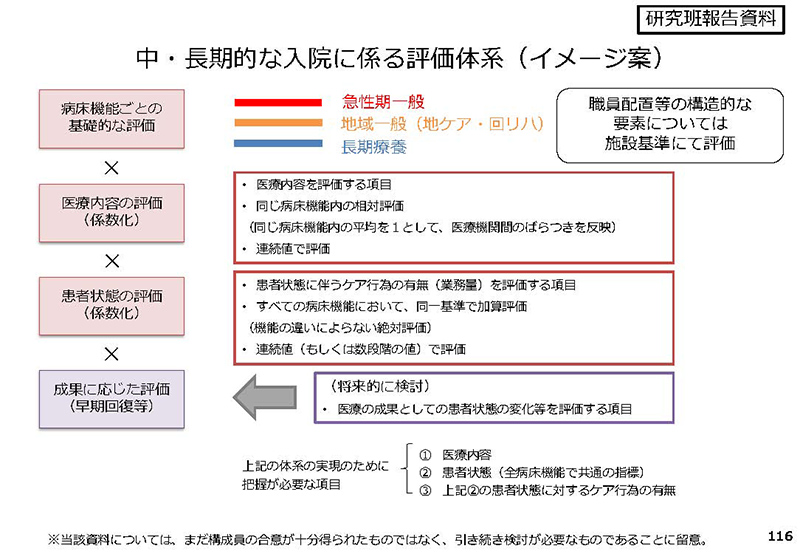
これ、将来の(評価体系として)研究班(が示したイメージ案)にもあるように、急性期医療を良くしたことによって、かえって、そのままBに移行する、看護の必要度が高まる、ということもある、ということも、将来(的な)検討(項目)にもあるし、今回の作業グループでもそういう意見が出ている。
ですから、この辺のところ、少し分けてですね、将来的には整理することを議論したほうが……。どんどんどんどん、話が広がっていってしまってですね、文字どおり収拾がつかなくなってしまう気がするんで、そこは整理する。
そしてやはり、どなたにも違和感が出ないとは申しませんが、それが少なくなるような整理の仕方というのを将来的には検討していただけたらいいんじゃないかなというふうに私は思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。確かに、(このあとの議題である)「中・長期的な検討課題」に踏み込んでいる部分も結構あったかな、とは思いますが、ほかにいかがでしょうか。
はい、武井委員、どうぞ。
.
〇武井純子委員(相澤東病院看護部長)
すいません、今までの先生方と、ほぼ同じ意見にはなるんですが、私はこの、今、急性期病院に高齢者患者さんで、急性増悪の患者さんが入院している、この実態を明らかにできるのは、やっぱりB項目があるからなのかなというふうに思っていて。
これ、なくしたら、やはり今の、この高齢化社会の急性期病院の実態が把握できなくなってしまうんじゃないかなっていうふうに考えています。
この重症度、医療・看護必要度ですが、これはとても時間をかけて研究をして、その結果、A・Bの組み合わせの評価が、っていうことがエビデンスとなる指標だったはずなんです。
なので、それをやはり、変えていったりとか、大きな、変える、大きなことを変更するにあたっては、先ほど、お話があったように(厚労)科研等で十分、やっぱり検討とか検証をして、皆さんが違和感がないように、今の医療と言うか、社会に合ったものに検討していく必要があるんではないかなというふうに考えます。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。よろしいでしょうか。(中略)山本委員、どうぞ。
.
〇山本修一委員(千葉大学医学部附属病院長)
さっき、牧野委員がおっしゃられたことで、専門的な治療、処置の部分の考え方はちょっとやっぱり、今のB項目14、15(に関する発言)については、ちょっと引っ込みますけれども。(委員ら、笑い)
専門的な治療云々というところは、やはり先ほどの免疫抑制剤の内服の問題とか、それから手術の内容ですね。外来でもできる手術をここに入れるのかっていう、ここはやはり、しっかりと検討しないと、そこはまさに「急性期医療って何なの」っていうところが問われるところじゃないかなというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。では菅原委員、どうぞ。
.
〇菅原琢磨委員(法政大学経済学部教授)
私も全く同意見でありまして、入院の必要性は患者の状態像に応じて個別に判断されるにしても、今、ご指摘があったように専門的な治療処置の薬剤の内容を見ますと、35コマ目ですけども。
免疫抑制剤の内服に関しては、ほとんどの薬剤は、これはもう入院で使われてないという状況になってますので、この評価の実態には、やはりちょっと若干、今の現状と乖離を非常にしているんじゃないかなあという認識ができると思います。
ですので、入れていかなきゃいけない状況もあるとは思うんですが、まあ、手術なんか、確かに評価されるものっていうものも十分、逆にあるとは思うんですけれども、逆に必ずしも入院でなくてもよい医療については、ここの評価の対象から若干外す方向で整理をするという必要性もあるのではないかというふうに考えます。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、牧野委員。
.
〇牧野憲一委員(旭川赤十字病院院長)
私もここの、経口のものに関して外す方向で検討するのはいいと思うんですけども、ただ、例えば、抗がん剤の中には経口であっても、初回治療の時には副作用とかを見るために、ある程度の観察が必要な薬剤も含まれますので、そういったものをきちんとした対応を取っていただきたいというふうに思います。
(中略)
〇厚労省保険局医療課・森光敬子課長
先ほど、武井委員のほうから、「科研でやったから」という話がありましたけれども、「エビデンスが出てこの中に入った」というのは確かなんですが、
実際は、それをやって、新しく基準が変わって、そして全国的に広がってみて、そしてこの検証をしなきゃいけないという状態になってますので、基本的には、ここの中で広がってみて、そしてデータを集めて、そこで解析をする。
そういう意味では。ここの委員会(=入院医療分科会)というのは非常に重たい役割を担っているということで、やはり、ここで「しっかり」議論をしていただいて、というふうに思っております。
▼ 「しっかり」の部分を強く発声。
.
〇尾形裕也分科会長(九州大学名誉教授)
ということです。(委員ら、苦笑)
(後略)








_中医協入院分科会_2021年8月27日-185x130.jpg)








【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
_2023年8月2日の総会-1-190x190.jpg)

_2023年6月21日の中医協総会-190x190.jpg)








_2022年8月3日の中医協総会-190x190.jpg)















-190x190.jpg)


_20190807_中医協材料ヒアリング-300x300.jpg)





























