入院医療をめぐる議論のクライマックスは、「急性期か慢性期か」という古くて新しいテーマだった。地域の一般急性期病院を代表する団体の委員は「急性期か慢性期かは、(患者の病態が)変化しているか、変化していないか」との見解を提示。これに対して、高齢患者らが長期入院する療養病床を持つ病院団体の幹部は、患者の病態にかかわらず「救えるならば、救っていきたい」と反論した。日本医師会の委員は「医師の裁量権」を主張し、「狭間の患者さんは必ずいる」と指摘した。診療報酬の専門家は「線を引くと、必ず境界の所で難しい患者さんが出る。保険の審査などでも判断に苦慮するのは、常にその境界の判断。ボーダーの所でいつも苦慮している」と悩みを見せたが、「社会保障制度としての医療保険では、どこかで線引きをしなければならない」と強調。入院医療の適正化を目指す厚労省の方針を支持した。(新井裕充)
.
- 【説明1】一般病棟等における評価指標(重症度、医療・看護必要度)
- 【説明2】集中治療室等における評価指標(重症度、医療・看護必要度・SOFAスコア)
- 【説明3】療養病棟における評価指標(医療区分)
- 【質疑1】一般病棟等における評価指標(重症度、医療・看護必要度)
- 【質疑2】集中治療室等における評価指標(重症度、医療・看護必要度・SOFAスコア)
- 【質疑3】療養病棟における評価指標(医療区分)
- 【説明4】入院医療等の調査・評価分科会における検討結果報告(案)
- 【質疑4】入院医療等の調査・評価分科会における検討結果報告(案)
.
厚生労働省は10月16日、中央社会保険医療協議会(中医協)の診療報酬調査専門組織である「入院医療等の調査・評価分科会」(分科会長=尾形裕也・九州大学名誉教授)の令和元年度第10回会合を開き、親会議(基本問題小委員会)に提出するための最終報告書案を示した。この中で、議論が収束していない数カ所が空欄になっている。
最終報告の議論に先立ち、厚労省はまず空欄部分に関する資料を提示。これが同日のメインテーマとなった。空欄になっているのは、7対1病院の経営に影響する「重症度、医療・看護必要度」の見直しや、高度急性期病院の運営にかかわる「特定集中治療室管理料」などの見直し、そして慢性期病院の“適正化”に向けた「医療区分」の見直しなどで、あと1回や2回の議論では、およそ結論が出ないような重たいテーマが横たわっている。
.
_20191016_中医協・入院分科会.jpg)
Contents
■ 次回30日の会合で最終報告を取りまとめ
この日の会合は、午前10時から12時2分までの約2時間。一般傍聴者の会場入りは9時31分で、これまでのように開始ギリギリまで廊下に並ぶことはなかった。
会場は、厚労省12階の会議室。いつもはパイプ椅子のみだが、今回はテーブルが用意されており、非常に快適な環境での傍聴となった。
.

議題は、①入院患者の評価指標、②入院医療等の調査・評価分科会における検討結果報告(案)──の2つ。このうち①は、空欄部分の“宿題”に関する議論。②は、最終報告書案に関する審議で、①は約75分間、②は約45分間という時間配分だった。
②の最終報告書案に関する審議は11時14分からスタートしたが、厚労省担当者の説明が11時48分まで続いた。当然ながら審議時間は不足。座長は「残りあと10分ちょっとしかないが、次回もう1回、ご議論いただいて、まとめを図りたいと思う」と述べ、次回30日の会合で取りまとめることを確認した。
.

①の議論に用いた資料は「入院患者の評価指標について」と題する「入ー1」で、表紙を含めて38ページ。3項目で構成され、「1.一般病棟等における評価指標(重症度、医療・看護必要度)」、「2.集中治療室等における評価指標(重症度、医療・看護必要度及びSOFAスコア)」、「3.療養病棟における評価指標(医療区分)」のそれぞれについて論点が示されている。
論点のページは、P17(一般病棟等における評価指標)、P29(集中治療室等における評価指標)、P38(療養病棟における評価指標)──の3カ所。
議論の詳細は、下記の議事録をご参照いただきたい。私自身は、「谷間に落ちてしまう命をいかに救うか」という議論に着目したが、そのように思わない人も当然おられると思うので、「線引き論争」の要旨は割愛させていただく。
〇尾形裕也分科会長(九州大学名誉教授)
おはようございます。それでは、ただいまより令和元年度第10回診療報酬調査専門組織「入院医療等の調査・評価分科会」を開催をいたします、
はじめに委員の交代がございましたので、事務局のほうからご紹介をお願いします。
.
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。ご紹介させていただきます。10月15日付けで松本義幸委員(健康保険組合連合会参与)がご退任となっております。また、同日付けで中野惠委員(健康保険組合連合会参与)に委員としてご就任いただいております。
.
〇中野惠委員(健康保険組合連合会参与)
中野でございます。よろしくお願い申し上げます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。それでは委員の出欠状況について、ご報告をいたします。本日は、奥(裕美)委員(聖路加国際大学看護学研究科准教授)、武井(純子)委員(相澤東病院看護部長)、眞野(成康)委員(東北大学病院教授・薬剤部長)が欠席でございます。
それでは、本日の議題の「入院患者の評価指標」につきまして、まず議論を行いたいと思います。事務局より資料の説明をお願いします。
一般病棟等における評価指標(重症度、医療・看護必要度)
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。ちょっと喉の調子が悪くて、お聞き苦しいところがあろうかと思いますが、そこはちょっとご容赦いただければと思います。
本日ご用意しております資料が「入ー1」(入院患者の評価指標について)と「入-2」(入院医療等の調査・評価分科会における検討結果 報告<案>)がございまして、まず「入ー1」におきまして、これまで宿題として残ってた項目について、はじめ議論をお願いしたいというふうに思っております。
「入ー1」の2ページを、お進みください。今回、ご用意してます宿題の対応としまして、3点ございます。「入院患者の評価指標について」ということで、
.

・ まず1つ目、一般病棟等におけます「重症度、医療・看護必要度」のさらなる分析、
・ 2つ目としまして、集中治療室等におけます「(重症度、)医療・看護必要度」およびSOFAスコアの追加の分析、
・ 3つ目としまして、療養病床(ママ)におけます医療区分等の分析、
3ページ、4ページ以降、これまでの既存のスライドですね。飛ばしていただきまして、5ページまでお進みください。
.

5ページ、および6ページにおきまして、「重症度、医療・看護必要度」のそれぞれの項目につきまして、経年でどのような見直し等を行ってきたかというものを改めて整理をさせていただいております。
まず5ページにおきましては 「A項目」につきまして、平成20年の導入移行、「数を足したり引いたり」という経過をご紹介してるところで、
平成30年の直近の改定におきましては「(一般病棟用の重症度、医療・看護)必要度Ⅱ」を追加するとともに、「(一般病棟用の重症度、医療・看護必要度)Ⅱ」につきましては、救急機搬送後の入院は対象外というような対応させていただいております。
次の6ページには、「B項目」さらには追加となった「C項目」についてご紹介しておりまして、「B項目」につきましては、20年度、7項目で導入して、現行の形になっているというとこでございます。
.

「C項目」に関しましては、平成28年に導入いたしまして、その後、項目を少し見直しをしつつ、平成30年、直近の改定では開腹手術の日数を短くするという対応を行ってきてるところでございます。
次の7ページに、これまでの、頂いた主な指摘事項を整理させていただいております。
.

まず1つ目の「評価項目について」というとこでございますが、「A項目」の薬剤、「C項目」の手術については原則、入院で実施される医療を適切に評価するために、「必ずしも入院でなくてもよい」というものについては評価対象から外すなどの整理を行ってもよいのではないか。
2つ目としまして、整理にあたって、例えば抗悪性腫瘍薬の初回投与につきましては、入院で実施する必要性が高い場合もあるというとこは留意が必要であろうと。
また、「C項目」については、生検などの入院の必要性が高い処置を含めるということも検討すべきではないか、というご意見を頂いております。
また、「B項目」につきましては、現行の「B項目」が患者の状態と介助の実施の有無を合わせた評価となっていることから、データを用いて正確な患者の状態を把握するのは難しいのではないかというご指摘を頂いております。
2つ目としまして、「評価基準」につきましては、いわゆる「基準②」(A項目1点かつB14またはB15を含むB項目3点以上)と呼んでます項目につきまして、他の病棟での該当割合がどうなっているのか、ということを分析してはどうかというご指摘を頂いております。
また、SOFAスコアにつきましては、病名であるとか手術の有無、必要度との関係などについて、さらなる分析を、という宿題を頂いているところでございます。
次の8ページからはまず、「A項目」の該当の中身を少し見てるところで、これまでご紹介しているスライドをお付けしてるとこでございますが、
.

「A項目」の中の「専門的な治療・処置」につきましての該当状況を示しております。「専門的な治療・処置」に関しましては、3ページでありますとか、4ページをご覧いただければと思います。
.
.


その中で、何項目該当してるかというと、「1項目該当」の患者さんが8割を占める、9割近くを占めているというところです。
で、その「1項目該当」のいずれに該当してるかということに関しましては右の円グラフになりますが、約3分の1が「免疫抑制剤の管理」という項目で該当しているところでございます。
それらのうちの注射と内服の両方が要件となってるものにつきまして、入院と外来のそれぞれの使用頻度の割合を見たのが9ページになっておりまして、
.

比較するものとしましては、真ん中の「麻薬」につきましては、内服、注射、いずれも入外(=入院と外来)でそれぞれ使っていると。
注射に関しましては、入院で使ってる比率が高いという状況でございますが、右の「免疫抑制剤」に関しましては、注射に関しましては高いものから低いものまであるとこですが、
内服に関しては一番高いものであっても3割程度が入院、それ以外はほとんどが外来という状況でございますし、
抗悪性腫瘍剤につきましても、一番高いものとしましては6割から7割程度、内服の入院が見られますが、それ以外の項目につきましては、おおむね外来で使用されているという状況をお示ししてるとこでございます。
また一方で、手術に関して言いますと、現行の手術のうちの入院の割合が高いもの、低いものというものを整理させていただいてるのが10枚目でございまして、
.

このうち、低いものを少し、いくつか例を取り出してるとこでございますが、例えばというところで、「開腹手術」のとこの「膀胱脱手術(その他)」につきましては入院の割合が44.7%ということで、この中でも低くなっているというようなものもあるというところでございます。
他方で、ということで11ページになりますが、こちらは現行、「必要度Ⅱ」の対象外となってます手術(の種類数、n=)1,255を集めてきたものでございます。
.

これをそれぞれ、「入(院)」「外(来)」の割合で見ているところでございますが、上のグラフを見ていただきますと、入院での実施割合が100%のものが約300手術、90%から100%未満という所に大体410手術ぐらいということで、現行、「必要度Ⅱ」の対象外となっているものにつきましても入院で実施される割合が高いものが結構あると。
それを、下のグラフでございますが、年間実施件数と手術の点数でマッピングしたやつが下の半分になってるとこでございます。
次の12枚目をお進みいただきますと、今ご紹介しました1,255の手術を点数と件数、またそれぞれの入院の割合で分けたのが次の表になっておりまして、
.

見方としましては、上のグラフではまず、入院の割合が90%以上の手術の件数の分布を見てます。10年間の件数、「100件未満」「100件以上」、それをさらに「500(件以上)」、「1,000(件以上)」「2,000(件以上)」「5,000(件以上)」というふうに取っていってるところでございまして、
例えば、(手術件数が)「1,000件以上」で、かつ入院が「100%」という所に33手術ありますよ、という見方をするものでございます。
同じく点数で見ますと、「50,000点以上」かつ入院割合「100%」というものが30件ぐらいありますよ、というような見方をするものでございます。
今、申しました33手術、もしくは30の手術を、「それぞれ具体的に何があるか」というのを次のページで、抜き出したのが13ページになっております。
.

今、申しましたそれぞれの該当手術の中身を見てだきますと、こういった手術が並んでいるというところで、これらのうち、いずれの項目について「必要度Ⅱ」の対象とするのか、しないのかという今後の検討の際に参考になればということで、整理をしているものでございます。
次の14ページにつきましては、手術以外で生体検査の中でもそういうものがあるのではないかというご指摘を踏まえまして、一部の生体検査になりますが、検査を入院でやる実施割合を抜き出したものになります。
.

ここで言いますと、Dの412の「経皮的針生検法」もしくは、Dの414-2の「EUS-FNA」につきましては、入院の割合を95%を超えているということで、こういった一部の検査につきましては、主に入院で実施されているという項目もあるということが見て取れるところでございます。
次の15枚目につきましては、現行の「B項目」の判断基準の整理をさせていただいているところでございます。
.

こちらは林田(賢史)委員(産業医科大病院医療情報部部長)のほうから、
「今の『B項目』の中がADLの患者の状態と看護職員による当日の介助の有無が一体となって評価されているというところで、なかなか整理が悪いんじゃないか」
というご指摘を頂きまして、現行のものを整理してるというとこでございます。
具体的には、ここの10、11、12、13の項目につきまして、介助の「なし」「あり」もしくは「全介助」につきまして点数が付いているところでございますが、
実際これ、「患者さんの状態」プラス「そういった介助をやったかどうか」というものが掛け合わされた項目となっているというところで、
「患者さんの状態のみの評価になっていない」というご指摘を頂いているところでございます。
続きまして16ページでございますが、こちらは菅原(琢磨)先生(法政大学経済学部教授)からご指摘を頂いた内容でございまして、
.

「基準②」に該当する患者さんというものが、まあ、要は、いわゆる急性期である「7(対)1」でありますとか「10対1」と、あと療養(病棟)、それぞれどのぐらいの患者さんがいるのかということを見て、比較できることがないのかという宿題を頂きまして、
こちら、28年の調査で取ったものでございますが、現行の「基準②」、いわゆるB14(または)15で、あとAが1点(かつ)B3点(以上)の患者さんの割合を見ているところでございまして、
一番上が、その患者さんの割合でございます。7対1の特定機能病院の一般病棟だと1.7%。特定機能病院以外ですと4.7%。10対1だと5.2%の患者さんがこの「基準②」に該当しておりました。
他方で、療養のほうに行きますと、それよりも高い割合となってるところが見て取れるかと思います。
他方で、「A項目」のいずれの項目に該当しているかというところを見ていきますと、そのような患者さん、「基準②」に該当する患者さんであっても「A項目」の該当の状況は異なっておりまして、「心電図モニターの管理」につきましては、7対1のほうで高くて、療養のほうで低いと。
逆に、それ以外の項目でいきますと、「創傷処置」の割合にしてみますと、高いのがどちらかというと、療養のほうで高いということで、「基準②」に該当する患者さんといえども、患者像が少し異なっているという状況が見て取れるかと思います。
ここまでをまとめましたのが17ページになっておりまして、論点2つ、ご提示させていただいております。
.

まず1点目でございますが、「重症度、医療・看護必要度」を急性期の入院医療の指標として、より適切に評価する観点から、現行の評価項目や評価基準について、どのように考えるか。
特に、入院で実施されてる割合が高い手術等の医療を評価の対象に追加することも含め、入院の必要性に応じて評価対象を見直すことについて、どのように考えるか。
また、見直しにあたって、どのような点に留意が必要か。
ということを論点として挙げさせていただいております。
【説明2】集中治療室等における評価指標(重症度、医療・看護必要度・SOFAスコア)
続きまして、2つ目の「重症度、医療・看護必要度」「SOFAスコア」等についての分析になります。19ページが今の施設基準。
.

21ページ関しまして、SOFAスコアの内訳をお示ししているところでございます。
.

22ページは前回の、お示しした資料となっておりまして、患者さんの入室時と退室時の患者の該当割合をお示ししております。
.

23ページにつきましても、それぞれがどのぐらい分布しているかというのをお示ししているところでございます。
.

24ページからが今回追加で分析したものでございます。まず入室時の「重症度、医療・看護必要度」の該当割合を見たところでございます。
.

全体で見ますと、患者さんが12万人ぐらいいらっしゃるんですが、そのうちの9割の患者さんは、ここでいう必要度の「該当あり」というふうになっております。
その患者さんについて、「入室日」のSOFAスコアを見ると、0点が高くて約2割ぐらいでありました。他方で、「該当なし」の患者さんにつきましても、SOFAスコアの分布を見ているのが下半分のグラフになるとこでございますが、
0点の割合が「必要度該当なし」で高くなっておりますが、分布としましては似たような分布をしているという状況でございます。
次に、同じような見方をしてるのが、次の退室時のデータが25枚目になってるとこでございますが、
.

退室日を見た場合も、必要度でみると該当の「あり」が大体9割の患者さん。
点数の分布等々をお付けしてるとこでございますが、やはり「必要度なし」の患者さんにおきましては、SOFAスコア0点が高くなっていると。または、横になだらかに落ちていくという分布になってるというところがまず見て取れたところでございます。
それを今、次は手術の「あり」「なし」で比較したのが26ページになっておりまして、「手術あり」の患者さんでも、「なし」の患者さんでも、「重症度、医療・看護必要度」で見ますと、「該当あり」がおおむね9割前後というところになってます。
.

ただ、その隣のSOFAスコアを見ていただきますと、「手術あり」の患者さんだと「0点」の所が一番高くなって、順に下がっていくとこでございますが、
「手術なし」の患者さんでは「0点」も高いものの、「1点」「2点」「3点」「4点」となるにつれて、その該当割合が少し高くなっているということで、
手術の「あり」「なし」で、SOFAスコアの該当する点数の分布は異なっているというところが違いとして見て取れるところでございます。
それを疾患別に分析したのが27枚目でございますが、疾患それぞれ特性がございまして、
.

大動脈弁の狭窄とか、うっ血性心不全につきましては、「4点」「3点」のあたりにSOFAスコアのピークがありますし、敗血症に至っては10点前後という所にピークがございます。
一方で、気管支および肺の悪性新生物については「0点」という所にピークがあるということで、疾患ごとでも、このSOFAスコアの分布というのには、ばらつきがあるということが今回の分析の中で分かってきたところでございます。
SOFAスコアのシリーズの最後になりますが、28枚目でございます。
.

今度は退院時の転帰と必要度、もしくはSOFAスコア、それぞれどういう状況にあるかというものを分けて分析したものでございます。
まず、左を見ていただきますと、退室時の転帰、退院時の転帰ですが、「治癒・軽快等」「不変」「増悪」「死亡」というところで、
必要度の該当のあるかなしか、におきまして、その割合、出現頻度でも差はなかったというところでございます。
他方で次の右を見ていただきますと、これは入室時のSOFAスコアの点数が高くなるにつれて、「治癒・軽快」の方は減る。「死亡」の方は当然、点数が高い所は高くなる。
ということが今回の得られたデータからも見て分かったというところが、今回、SOFAスコアからの分析で得られた情報ということになります。
それらをまとめたのが29ページでございまして、論点1つ、ご提示させていただいております。
.

「重症度、医療・看護必要度」やSOFAスコアと手術の有無、傷病名、退院時転帰等の分析を踏まえ、集中治療室等における患者の評価指標をより適切なものとする観点から、現行の評価指標の見直しの必要性や、SOFAスコアの今後の活用方法・提出対象等についてどのように考えるか。
という論点を提示させていただいております。
【説明3】療養病棟における評価指標(医療区分)
3つ目、療養病棟の評価の分析になります。こちら、32ページに前回頂いた宿題としまして、
.

医療区分3の「中心静脈栄養」について、今の私どもの調査だと、「入棟時」と「基準日」の2時点の該当状況ということで、「間の様子分からない」という宿題を頂いておりました。
また、「カテーテル感染の発生状況について調べてはどうか」という宿題を頂いたところでございます。
今回、1つ目の「中心静脈栄養の継続期間を推定する」という方法について、ちょっと追加的な分析が行えましたので、それのご報告をしたいと思っております。
まず33ページにつきましては、「医療区分3」のうちの半分の方が中心静脈栄養で要件を満たしてるというスライドと、
.

34枚目につきましては、その基準日と入棟日の2時点の期間がどのくらいかというものをお示ししてるところで、34枚目で、「180日を超えてる方が半分ぐらい、いらっしゃいますね」というところのストライドを、これまでご紹介したところで、宿題を頂いているというところでございます。
.

35枚目を見ていただきますと、今回どういう分析を行ったかと言いますと、中心静脈栄養が入ってる患者さんに対して、おそらくであろう、「高カロリー輸液の投与がされているであろう」ということを見込みまして、「高カロリー輸液の投与があったか、なかったか」。
あった場合に、「どのぐらいの日数をやってたか」という観点で分析を行ったところでございます。
まず35枚目でございますが、調査期間の6カ月間の間におきまして、退院患者さんを集めてきまして、入院中に1回でも高カロリー輸液を投与した患者さんの割合が、その各医療機関ごとにどのぐらいいらっしゃるかという分布を見たところでございます。
.

「0%」の所から、高い所だと「90%の以上」の患者さんに対して高カロリー輸液をしていると、医療機関があったという分布が見れるところでございます。
このグラフの分布とですね、次が36枚目の分布を比較していただきますと、36枚目がその中心静脈栄養の該当患者の医療機関別の分布の割合ということで、
.

10%の割合の高さは違うにしろ、「ほぼ似たような傾向かなあ」ということで、まあ、要は、代替変数としまして「高カロリー輸液の投与の有無」をもって、「中心静脈栄養をやってるか、やってないか」というのを代替変数として今回、分析を行ったところでございます。
その分析の結果を1つ、ご紹介したのが37枚目でなってございます。
.

まず、これの左のグラフの見方でございますが、6カ月の、要は、退院患者さんのうち、入院中に1日でも高カロリーを輸液した患者さんが連続してどのくらい(の)日数の投与をしていたかというのを見てるとこでございます。
ですので、最長は6カ月ですので480日ぐらい入院されている患者さんがいるという想定のもとになりますが、90日以上している方も……、
施設の平均の投与期間として90日を超えているという医療機関が一部あるというところでございます。
この調査の限界としまして、例えば、要は、「50日やって1日休んで、40日」みたいなやつに関しましては、トータルで90という計算ではなくて、その場合は長いほう、「50日」という計算になってしまうという限界があるというところがまず1つございます。
今のような、要は、限界として、間で休んだ日とか、継続できなかった部分を補う意味で右の分析を行ったところでございますが、
こちらは入院期間を分母にとりまして、そのうちの何日間、高カロリー輸液を投与していたかという割合を見てるところでございます。
ですので、「80%以上」という所は、仮に100日入院されているとした場合には、そのうちの80日以上は高カロリーを投与していたということになります。
そういうような、病棟全体で見た場合の患者さんの割合というの見ておりまして、入院期間の8割以上、高カロリー輸液をしていたという患者さんがいる病院が350ぐらいあるという見方をするところでございまして、
この37ページの2つのグラフを見ながら、おそらく、やってる患者さんに関しましては入院期間中のほとんどを占める期間におきまして中心静脈が入った状態で高カロリー輸液が投与されているということで、
そこの間の、要は「空白だった所がある程度、埋められたのではないかな」というふうに事務局としては考えているところでございます。
療養病棟におきます中心静脈栄養の実施状況について、高カロリー輸液の投与状況を踏まえ、どのように考えるか。
また、カテーテル感染の発生状況等について、どのような分析が可能か含めて、引き続き検討が必要ではないか。
という論点を提示させていただいております。以上でございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。それでは、この議題につきまして、3つのパートからなっておりますので、それぞれご議論をお願いしたいと思います。
まずはじめに、「一般病棟等における評価指標(重症度、医療・看護必要度)」のご議論をいただきたいと思いますが、この議題に関連して本日ご欠席の武井(純子)委員(相澤東病院看護部長)より、あらかじめご意見を頂いておりますので、事務局のほうからご紹介をお願いいたします。
.
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。本日ご欠席の武井委員から、ご意見を頂いておりますので、ご紹介させていただきます。
「B項目の判断基準について」ということで、現在の「B項目」は看護の提供量を測定することが目的で評価しているので、現在のような判断基準になっているが、患者の状態と看護ケアの実施を分けて測定することで、患者の状態が正確に把握できると考えるので、患者の状態(ADL)と看護の実施を分けて評価することを検討してほしいと思います。
ただし、「B項目」の判断基準を改変することになるので、改変前後で値にどのような影響があるかなど、シュミレーションも必要だと考えます。
また、看護師の評価方法が変わること、入力システムの更新等が必要になると思われるので、できるだけ現場の評価者が混乱しないように配慮をお願いしたいと思います。
というご意見を頂いております。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。それでは、この議題につきまして、ご質問、ご意見……、はい、神野委員、どうぞ。
【質疑1】一般病棟等における評価指標(重症度、医療・看護必要度)
〇神野正博委員(全日本病院協会副会長)
はい。6ページのほうに、これまでの経緯がございます。
.

で、特に「B項目」ですけれども……、
あ、「C項目」は今回、新たにいろんな手術が、点数が高い、あるいは入院日数が多いような手術が挙げられたことに対しては高く、
今回、挙げていただいたことを評価して、「C項目」の手術の改変は必要かなというふうに思います。
「B項目」のほうですけれども、今、6ページのほうで、28年改定の時に認知症とか、せん妄状態の患者が含まれるように2項目を追加したと。
で、この入院医療分科会でも、この28年改定の時に、私ども、実際、医療の現場として、例えば救急隊とか、かかりつけ医も、「なりそうな人」は大学(病院)には紹介しない。
で、一般病院に紹介されることが非常に多くて、そしてそれが、例えば「意識がなくなった」「めまいがひどい」とか、「血を吐いた」とか、あるいは「胸が苦しい」というような方がいっぱい来る一般病院として、この認知症を持ってる、あるいは認知症がなくても入ってからいろんな処置をすると、せん妄になっちゃうという人が大変多いということで、この28年改定に「ぜひぜひ」ということで入れていただいたという経緯。
先ほどの「療養と変わんないじゃないか」って話と、「変わるか」って話になると思うんですけれども、明らかに「A項目」で心電図モニターが付いてるということが療養と違うところである。
だから、せん妄、認知症を持っている方は療養よりもたくさんいらっしゃることは当たり前であります。
で、おそらく「創傷処置」ということになれば褥瘡等の治療、処置等が加わってるだろうと。
で、療養の慢性期と急性期の違いは、「急にものが変わるのは急性期」であって、「急に変わらないのが慢性期」であるというふうに私は持ってますんで、
そういった意味では、ある時から心電図をポンと付ける必要があるというようなことが起きたっていうことで、これは当たり前のデータというふうに思います。
で、前々回でしたか、前回でしたか、「基準日の前にはどうだったか」ってのもありましたけども、既に「B項目」を満たしてるけれども、基準日から心電図が付いたというデータが出てたと思いますけども、
そういった意味で、何らかの処置が必要、手術が必要、それから「何らかの病態の変化が起きて心電図を付けた」ということで、この16ページの所に、それで、「(基準)②」に入ったということが出てる、ということになるのかなというふうに思います。
そういった意味で、繰り返して申し上げたいのは、一般病棟の、一般の急性期の病院。しかも救急車がいっぱい来るような病院で、こういった患者さんをいかにきちんとみるか。そして、その次に流すか、ということが非常に重要視されてる。
そういった意味で、この「(基準)②」ということに関しては、私は改めて「重要な意味を持つというふうに思う」ということを言わせていただきたいというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。ほか、いかがでしょうか。林田委員、どうぞ。
.
〇林田賢史委員(産業医科大病院医療情報部部長)
ありがとうございます。
先ほど、(欠席の)武井委員のほうからもお話……、コメントもありましたけれども、私もですね、「B項目」の判断基準について、ぜひですね、「正確な患者状態を把握できるように」という形での変更をお願いしたいなというふうに考えています。
というのもですね、先日(9月5日の同分科会で)、「中・長期的な入院に係る評価体系」について、お話しさせていただきましたけども、
.
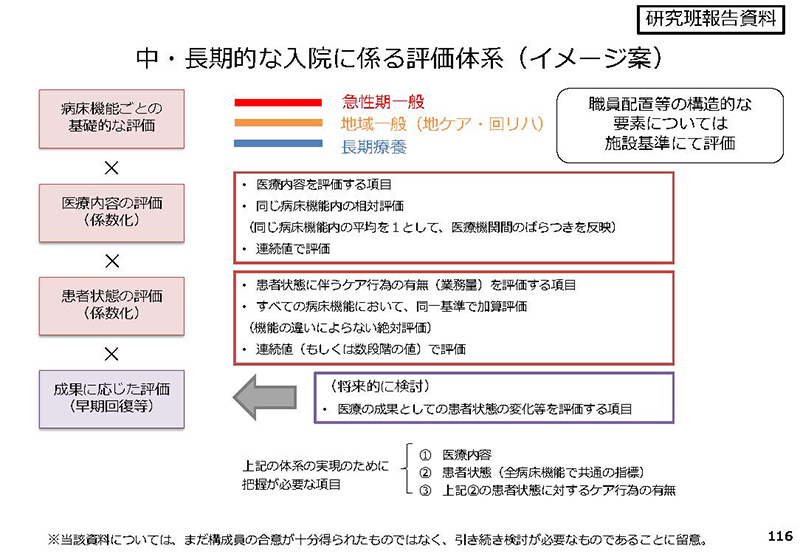
その中で、「患者状態の把握」というものは非常に重要な要素になります。今後ですね、中・長期的な研究において現状把握ということを行うとともにですね、現行指標の精緻化、もしくは新たな指標の探索というのを実施予定しておりますので、
ぜひですね、現状把握がですね、可能となるような形での患者状態が把握できるようにですね、変更いただければなというふうに考えています。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。牧野委員、どうぞ。
.
〇牧野憲一委員(旭川赤十字病院院長)
はい、牧野です。まず、「B項目」に関して私も賛成で、ADLと実際の看護提供、これを分けて考えていくというが今後の在り方かなというふうに私も思ってます。
あと、もう1つ。この急性期らしい入院医療の在り方ということが問題になってるわけですけども、やはり、入院して、行うことが当たり前になってる急性期医療。これをやはり可能な限り評価するということが急性期らしさを出せる基準になるんだろうと思います。
今回、手術で9割以上が入院で行うものというのが出てきて、それに対する診療点数の分布ですとか件数の分布とか出てますけども、やはり、そういった件数、点数にかかわらず、実際に入院して行ってるんであれば、それは広く評価していいんじゃないかというふうに思います。
例えば、そうすると、「項目数が多すぎて、なかなか難しい」ということになるのかもしれませんけども、例えば、傾向度を使って、この傾向度が該当するという格好で、今の評価基準②ですね、この指標を取れば、項目数が多いことは全然問題にならないというふうにも思います。
あと今回、Dコードの部分も14ページに出てきてますけども、
.

この中でも、例えば経皮的針生検ですとか、EUSーFNA、こういったものはかなりな部分が入院で行われてると。特に針生検というのはブラインドで針を刺しますので、あとで出血のリスクもある。当然、それに沿った管理とか観察が必要なわけで、こういったものはちゃんと入院医療で必要ということで評価されなくてはいけないと思います。
さらに加えて、ここにさらに載ってないものというのが実はあって、前からカテーテルということを言ってますが、例えば、心カテなんかであればDの206(心臓カテーテル法による諸検査)というコードです。ここには出てきてませんし、
あと血管造影、これはEコードになるんですけれども、最近、こういったカテーテル関係、腕からやって日帰りということも多くなってますけども、実際、入院でやってるものもあるはずです。
そういったものも、1回データを取って、どの程度、入院で行われてんのかということも確認する必要があるのかなというふうに思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。池田委員、どうぞ。
.
〇池田俊也委員(国際医療福祉大医学部公衆衛生学教授)
はい、すいません、ちょっと私が勘違いしてるのかもしれないので教えていただきたいんですが、「C項目」というのは、入院が必要な、あるいは入院で管理が必要な患者さんがいれば、それで「1点」ということでは、たぶんなくて、
もともとが「手術・検査等の入院して管理が必要な侵襲性の高い治療を評価する」ということで、これまでの評価票ですと、並んでるものはもちろん、全麻(=全身麻酔)のものもあるわけですが、
まあ、それ以上に高くというか、長い期間、評価されているものが開頭手術とか開胸手術とか、そういうのが別途、項目として挙がってる。
というのはたぶん、単に「入院が必要な患者さんをみてますか」っていうことじゃなくって、例えば、専門性が高いとか、リスクが高いとか、その管理に非常にですね、手が掛かるとか、そういった要素を評価している項目なのかなというふうに思っているわけなんですが、
仮にそういうことだといたしますと、先ほど13枚目のほうでリストしていただいた、さまざまな術式というのは、例えば左側の「入院割合が100%、年間1,000件以上の手術」というのは、おおむね、これ、全麻で拾われるものなので、その「全麻」っていう項目をなくすのでなければ、これを別途、項目として、手術の項目として追加と言いますか、あの、するということには……、及ばないのかな、というふうに、ちょっと感じまして、
例えば、開頭、開胸に匹敵するようなものが別途、こん中から探せるかというと、すいません、ちょっと私の浅はかな臨床知識では、必ずしも、「ない」ので、追加でこれを手術としてですね、リストする必要があるのか、というのがちょっと、理解できてないところです。
一方、右側にある「入院の割合が100%かつ50,000点以上の手術」ということになりますと、おおむね、一部ちょっと、移植関係の例外があるようには思いますが、こういったものは、おそらく追加的に手術としてですね、ポジティブリストで評価してもいいものの候補になるのかなというにですね、感じてるとこですが、ちょっと、勘違いがありましたらご指摘いただきたいと思います。
14枚目の検査につきましてもですね、針生検、もちろんこれは出血のリスクとか、日本の場合は少なくとも1泊で様子見ようというのは普通に行われている、必要性のある入院だとは思いますけれども、
.

もちろんこれ、侵襲がある検査であることは間違いないんですが、開頭手術、開胸手術に匹敵するような、「入院して管理の必要な侵襲性の高い治療」と同列に並べて評価することが適切なのかどうか。
もし、それを同列に並べますと、ほかのものの評価が相対的にちょっと低く、というか、薄くなる懸念もあるので、そのあたりはどういうふうにですね、検討すればいいかということを、ちょっとそこが私、理解できてないところで、すいません、発言させていただきました。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。牧野委員、どうぞ。
.
〇牧野憲一委員(旭川赤十字病院院長)
今の点に関してなんですけども、確かに、「C項目」っていうのはもともと侵襲性の高い手術ということで評価されてきたということは私も認識してます。
ただ、今、考えなくてはいけないのは、「入院して行うべき医療」「入院して行う急性期医療」ですね。これをどうやって評価するかということで、
例えば、抗がん剤の経口のもの、「これは入院でなくてもいいじゃないか」ということで……、
今後、また中医協のほうで議論されるとは思いますけども、入院でないもの、なくてもできるものという判断で処理されてるわけです。
ですから、急性期医療をちゃんと考えようとすれば、入院でなくてはできないものは逆にしっかりとここに入れていかないと、何が急性期の入院医療なのかということが分かんなくなってくるというふうに思います。
例えば、今回、傾向度ということで出てきちゃったんですけども、実は、実際に入院して行っている中で、膵管ステントとか胆管ステントとか、こういった医療行為があります。これ、全麻でやりません。ですけども、もう入院して行うべき、がんの診療なんかでは、かなり重要な治療行為になってます。
こういったものが全く今、評価される場所がないんですね。ですから、これが傾向度になってるんで、併せて「C項目」の中で考えていることになりますけども、場合によっては「A項目」の中に、これは入ってきてもいいのかなと思いますけども。
とにかく、やはり入院して行うべき、ちゃんとした急性期医療、これがどっかで入ってくるような、そういった制度設計が必要だと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、石川委員、どうぞ。
.
〇石川広己委員(日本医師会常任理事)
先ほど、牧野委員のほうで、心カテ……、カテのですね、今、日帰りでやるってのは、だいたい主流になってきたと。
もちろん、血管の状態によってはですね、大腿からやるとかっていうこともありましてね、とても日帰りではできないことってあるわけですね。
患者さんの容態に応じてですね、いろいろと入院が必要だという場合っていうのも、いろんな検査のときもあると思うんです。例えば、大腸でポリープが明らかにありそうで、内視鏡でっていったときにですね、一定の年齢が高いとですね、もうこれは検査の段階、検査の段階……、
もう入院で、まず前処置から何から、みんなやってですね、っていうことは医師の裁量権っていうことでですね、ぼくは必要だと思うんですよね。
それ全部ですね、これ一概に、入院のやるべき分じゃないとかっていうことはですね、なかなか決められないんじゃないかなって思うので、
そこら辺はですね、やっぱし今後の医療ってことを考えると、医師の裁量権も十分、患者さんの容態を見てやるような形での采配がいいんじゃないかなって思っておりますんで、よろしくお願いします。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、山本委員、どうぞ。
.
〇山本修一委員(千葉大学医学部附属病院長)
今、心カテあるいは内視鏡の手術、治療の話が出ましたけれども、特に消化管の内視鏡ってのは、とかく日帰りの対象で、ちょこちょこってできるという認識がありますが、
実は大学病院などではもう、内視鏡室から緊急コールが、要するに、その内視鏡の処置、手術中に緊急コールをかけなきゃいけない、生死に関わるような重症例っていうのはかなり多くなってきていますので、
で、一方で、ここの従来の開腹手術の中では今回、資料に挙がってるように入院実施が9割未満という所もあって、今までのこの「C項目」の分類があまりにも大雑把すぎて、医療の、特に手術形態の複雑化、モダリティの変化というのに対応してないことは明らかなので、
その辺はぜひ、細かな見直しをしていただく必要があるのかなというふうに考えます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。石川委員、どうぞ。
.
〇石川広己委員(日本医師会常任理事)
ちょっと加えてですね、この専門的な治療・処置の場合もですね、内服が全て、まあ、ちょっとやっぱし、入院しなくてもいいんじゃないかってなことあるかもしれませんけど、
免疫と、この抗悪性腫瘍剤の内服でもですね、かなりまた、その医者の判断によってはですね、「これ、ちょっと入院して何日かみたほうがいいんじゃないか」っていうふうなかたちというのは、やっぱりあると思うんでですね、
これも医師の裁量権を一定、認めた上でですね、いろいろ判断の余地をつくっていただきたいっていうふうなものでございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、中野委員、どうぞ。
.
〇中野惠委員(健康保険組合連合会参与)
はい。やはり項目の整理ということはやるべきだと思いますが、この特に16ページにおきまして、
.

1行目の所に前回、議論がいったわけでございますから、やはりこの「基準②」のみだけをもって、急性期入院医療の基準となることはやはり違和感があるということで、同じだと思います。はい。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。池端委員、どうぞ。
〇池端幸彦委員(日本慢性期医療協会副会長)
はい。今、16ページ、同じ16ページの表の見方なんですけども、私は、冒頭に神野委員、牧野委員がおっしゃったように、この、療養との比較を見ても、ある程度、患者像が違うっていうイメージは……、
.

例えば、いろんな病態が急変しそうな患者さまで、モニターを付けていて、そしてそれで危険行動を起こしたり、指示入らない。それがすごく手が掛かるということで、重症度になったっていうことで、イメージはわく。
一方で、これは違う見方ですが、療養病床の立場で言うと、療養病床であっても、少なくとも同じような基準でやったところが、病態像は多少違うとは思いますけれども、10%以上、15%近くの「重症度、医療・看護必要度」が出てしまうということに対しては、どう考えるかってことで、
私は逆に言うと、急性期の病棟で、こういうことが重症だってことは理解できるので、これは、「基準②」は残すべきだと思っていますが、
一方で、この重症度に当てはまる患者さんが療養病床では、ひょっとしたら医療区分2・3から外れる医療区分1という段階である患者さんの可能性が非常に高いんですね。
喀痰吸引を8回以上してなければ、呼吸ケアしてても、重症度を見てても駄目って、これは一物二価ではないか。やっぱり療養病床の立場であれば、せめてこの「基準②」に当てはまるものが医療区分のどこかに入れていただきたいという、これはつぶやきですけども、(委員ら、笑い) そんな気がしてます。
まあそれくらい、同じ評価をしていただきたいというのが療養病床の立場としての願いです。これは林田委員の研究がそれをまた、いろいろ考えていただけるんじゃないかと思ってますけども、
でも、笑い事じゃなくて、本当に、どれだけ重症のをみてるっていうのを、この表は表してることだけは理解いただきたいと思いますし、
願わくば私の思いも、中医協の総会で考えていただけるとありがたいと思っています。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。神野委員、どうぞ
.
〇神野正博委員(全日本病院協会副会長)
あの、喧嘩するつもりはなくて、あれなんですけれども……。
問題は、例えば、療養病床にいらっしゃる人工呼吸器つながってる人が、もうそれで「重症度、医療・看護必要度」、ポーンと高くなっちゃう。
だけど、それは、ずーーっと、例えば、1年も2年もつながってる人がいるわけだよね。
それから今、急性期の人工呼吸器つながる人は、今日明日つなげて、明後日抜くかっていう話の人たちの、人工呼吸器つながってる「重症度、医療・看護必要度」。
それから心電図モニターに関しても、やっぱり何らかの処置とか手術をしたんで付けました。これで2日か3日して取りましたというのが、これが急性期である。
それから、慢性期の場合は例えば、ここであるような創傷処置は、やっぱりこれはある程度、ずっと創傷処置が必要であるという人たちがいらっしゃるということで、
思い、よく分かるし、それから療養においても何らかの……、医療区分かどっかで入れる必要はあるのかなというふうに思いますが、
ただ、病態は同じっていう意味じゃなくて、急性期なのか慢性期なのかは、「変化してるか、変化してないか」という違いであるということもちょっとご理解いただきたいなというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
池端委員、どうぞ。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
あの……、反論するつもりは決してありません。(委員ら、笑い)
「急性期か慢性期か」というのはよく理解してる。ただし、言ってるのは、「医療区分1」というのは入院できないんですよ。療養病床に入院……、
「医療区分1」であったらもう退院しなきゃいけない。入院してはいけない患者さんになってるってことが問題だってことです。
長期でもやっぱり、人工呼吸器はもちろん医療区分は入ってますけども、「医療区分1」の段階でもう、すぐ退院させなきゃいけない。
だって、8割以上クリアしようと思ったら、ほぼ100%近く、そういう患者を受け入れないと、療養1はクリアできないんですよ。そういう現実を分かっていただきたい。
だから、少なくとも重症度……、「急性期と同じ重症度だ」と言ってるわけではなくて、少なくとも療養で入院しなきゃいけない患者像であるということに対しては、この「基準②」が考えられるんじゃないかということをお話ししたかったので、喧嘩するつもりはないですし、同じだと言ってるわけではない。
ただ、せめて入院してることを認めていただけるような、「医療区分2」の中に入れていただきたい。ほんとにこれ、現実、そんな……、本当に退院できなくて、させるところもなくて、でも、「医療区分8割、どうしよう、どうしよう」って日々苦労してるのが療養の現実なので、それを理解していただきたいということで、
この、たまたまこの「基準②」が出てきたので、こういう基準で少しでも、それを救えるものがあれば救っていただきたいなっていうことで、思いを言いました。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
よろしいでしょうか。はい、菅原委員、どうぞ。
.
〇菅原琢磨委員(法政大学経済学部教授)
ありがとうございます。今、ちょっとご議論になっている所、16個目は私、分析をお願いしたので、大変、掘り下げていただきました。まず事務局には大変感謝を申し上げたいと思います。
.

本当に、神野先生、それから池端先生のお話を伺って、なるほど、やっぱり現場は相当いろいろご苦労をされていて、特にやはり急性期と慢性期の間で同じ評価基準を使ってる中でも差があるということは、本当によく理解いたしました。
ただ、まずやっぱりこう、「見え方として」と言うか、私なんかが客観的に外から拝見をいたしますと、やはりこの、今、急性期医療の在り方っていうのは国の骨太の方針に明記をされた非常に大事な項目であります。
客観的に見て、この今の急性期医療の評価の在り方がやはりこう、慢性期とどういうふうに違っているのかってことを明確にしていくってことは大変大事なことだっていうふうに思っておりまして、
少なくても、この基準、同じ基準で、この慢性期と急性期を比較してしまうと、少なくても私はやはり、この療養のほうがですね、非常に高い割合で患者さんがこの状態像に該当してる人が多いというのは、どうもやはり急性期の評価の在り方としては……、
まあ、あの、状態像の推移、例えば「変化しているか、変化していないか」っていう差があるっていうことは本当によく分かりました。
けれども、逆に言うと、そういうものが今、この評価項目の中には十分に反映をされていないので、こういう形でですね、非常にこう、療養のほうの評価が低いのか、あるいは急性期の、どうなのかって、
要するに、私、この問題を提起した時に、一番最初に、おそらくこれは一物二価になっちゃってるんだなってことは、そもそも最初から今の池端先生のご指摘があったように直感的に感じていたものですから、このような問題提起をさせていただいたんですけれども、
あの……、そうですね、神野先生の話を伺って、なるほどと、やはりこういう評価が非常に大事なんだ、急性期においても大事なんだってことは本当に十分理解をした上で、
さらにでも、やはり、あるべき入院……、急性期の入院の医療の在り方の評価の基準としては、何かもう少し適切なものを加えることはできないのか。
でないと、逆に言うと療養の先生方、苦労されている方の、先生方のですね、なんかこう、入院基本料の差がかなりあるものですから、同じ該当基準でこれっていう話になってしまうと非常にやはりおかしな話なのかなあという問題意識は引き続きやはり持っているということを表明させていただきたいというふうに思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。よろしいでしょうか。ありがとうございました。それでは次のテーマに行きたいと思います。「集中治療室等における評価指標(重症度、医療・看護必要度およびSOFAスコア)」につきまして、ご議論をいただきたいと思います。
18ページから29ページまででございますが、この議題に関連しまして林田委員の方から資料が提出されていますので、まずそのご説明をお願いしたいと思います。
【質疑2】集中治療室等における評価指標
〇林田賢史委員(産業医科大病院医療情報部部長)
ありがとうございます。机上配布資料をご覧ください。「集中治療室およびハイケアユニットに関わる課題と今後の方向性について」というふうな形で書かせていただいてるものになります。これは日本集中治療医学会のですね、社会保険対策委員会のほうでまとめさせていただいた資料になります。
▼ 委員のみ配布。一般傍聴者には配布なし。厚労省ホームページでの掲載もなし。
2枚目がですね、「特定入院料の施設基準」ということで、これはご承知のとおりだと思いますので、飛ばさせていただいて、3枚目がですね、特定集中治療室用の「重症度、医療・看護必要度」に係る基準です。こちら、今、出させていただいてるのは「A項目」だけになりますけども、基準としては「A得点が4点以上かつB得点が3点以上」というふうなものになります。
今日、お話ししたいのはそのあとの4枚目と5枚目になります。4枚目ですね。これは「特定集中治療室等に関わる課題と方向性」というものになりますけども、学会の先生方もですね、ちょっと、基準を満たすためのモニタリングとか処置等がですね、少し行われてるんじゃないかということで、長期のICU滞在が誘導される可能性があるんじゃないかということを1つ、まず課題として挙げております。
また、「A項目」に関しても、いろんな一般(病棟入院基本料)の所でもお話ありましたけども、「そもそも項目としてふさわしいものがあるのか」ということで、例えば、モニタリング項目等がですね、あるべきなのかと。
あるいは逆に、新しいですね、生命維持装置……、生命維持治療をですね、そういうものが含まれていないというふうなことが問題ですので、その辺に関して課題というふうに考えているということになります。
それから3点目が、ICUで治療を要する重症……、重篤患者さんの背景というのは非常に多様になっておりますので、現行の指標だけではなくてですね、患者さんの重症度で評価するようなものも組み入れてはどうかというふうなのが、3つ、課題として挙げております。
下のほうに図、ありますけども、左側のほうは「A項目」の中で、この項目というのはそもそも項目としてふさわしいのかどうかということで、29年度の「入院医療等の調査・評価分科会」の資料というものを出させていただいております。
右のですね、表に関しては、これはICU学会のほうで「JIPAD」(日本ICU患者データベース)ということで、独自に調査というかですね、データを集めて分析しているものになります。
緑色の所が全症例、その右の所は重症の症例、要経過観察ということになっておりますけども、この「要経過観察」というのは下のほうに少し説明がありますが、比較的軽症な患者さんですということで、予定手術とかですね、もしくは……、入院し、24時間以内に生存退院した患者さんというものになります。
ただ、これはもともと、そういう形で24時間以内に退出させようというふうな意図があったわけではなくて、結果的に、例えば治療の効果等もあってと思いますけども、24時間以内で無事に退出されたという方になりますので、その辺に関しては少しデータを見ていただくときに注意していただければと思いますけども、
ICUの中で、そういうふうな形で24時間以内に生存退院した患者さんというのは4割ぐらいいらっしゃるということで、今の基準というのがどうなのかということになります。
下のほうで、方向性としては「A項目」の見直しということで、既存項目を削除したいとか、あるいは新規治療ですね、そういうものを追加する等の項目の変化で、改変等が必要ではないかと。
あるいは、ICUの入室基準となる重症度というものを客観的に評価可能な指標というのも必要な……、現在だとSOFA等もありますけれども、そういうのを含めた形で考えてはどうかというふうなことを方向性として挙げさせていただいております。
それから5枚目はですね、ハイケアユニットのほうに関わる課題と方向性というものになります。課題の所、1点目ですけども、ICUに入るほど高度で集学的な治療は不要と、必要ではないという患者さんですけども、一般病棟では管理と……、一般病棟で管理するには非常に難しいというふうな患者さんもいらっしゃいますので、
その場合に、ハイケアユニット等の治療室等を使うというのがいいかと思いますが、そういうのがないために患者さんの移行が円滑でない施設があったりとか、
あるいは逆に、ハイケアユニットにおいてですね、集中治療室にですね、準じるような患者さん、重症な患者さんが入室してますけども、その患者さんに対してどのような医療が行われて、医療の質等が担保されてるかっていうのがちょっと非常に不明であるというようなことを課題として挙げております。
方向性としては、先日、神野委員のほうからもメリハリみたいな形で、HCUをどう使っていくのかって話ありましたけども、特定集中治療室、ハイケアユニット、あるいは一般病棟という形の患者さんの意向とかですね、あるいはメリハリ付けた医療をやるという意味に関しては、ハイケアユニットの基準等についてもぜひ再検討してはどうかということですし、
これらは、学会のほうのあれなので、あれですけども、ハイケアユニット等にですね、ぜひ集中治療医の関与というのを検討してはどうかというふうなことが挙げられております。
下のほうの図も、これも29年度の「入院医療等の調査・評価分科会」の資料になりますけども、ハイケアユニットの入院患者さんの入院医療管理料の所をご覧いただくと、「常時不安定である」という患者さんが3割近くを占めるということで、ぜひですね、こちらに関しても集中的な治療というものが比較的必要な可能性もあるということで問題提起をしているということになります。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。それでは、この議題につきまして、ご質問、ご意見をお願いいたします。はい、池田委員、どうぞ。
.
〇池田俊也委員(国際医療福祉大医学部公衆衛生学教授)
すいません、ちょっと、林田先生の説明の中で、ちょっと教えていただきたいと思います。
4ページの所で、「APACHE Ⅱ」(重症患者の予後予測スコア)、これ、よく使われる重症度スコアなんですが、これっていうのは「入室時」のスコアなんですかね。
あと今回、この分科会のほうでは「SOFAスコア」のほうで測定してんですが、まあ、そのスコアの関係といいますか、だいたい「APACHE」が16だと、「SOFA」だとどのくらいなのか、などということがもし分かれば、こちらの分科会のほうのデータとの比較ができるかなと思いましたので、
もし、ご存知なんだったら教えていただきたいと思います。
.
〇林田賢史委員(産業医科大病院医療情報部部長)
ありがとうございます。すいません、実はですね、「JIPAD」の細かい所、私自身がちょっと詳しく知ってないので、正しくないかもしれないのでちょっと答えはあれなんですが、
「APACHE Ⅱ」に関しては、確か入院中の最も入室の最も高いものを取っていたかと思いますが、すいません、こちらもちょっと確認しないと分からないので何とも言えません。
あと、「APACHE Ⅱ」と「SOFA」の変換に関してもですね、ある程度のことはできると思うんですが、今はちょっと資料を持ち合わせておりませんので、すいません、申し訳ないですけども、お答えできないというかたちになります。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、よろしいですか。ほかはいかがでしょうか。はい、山本委員、どうぞ。
.
〇山本修一委員(千葉大学医学部附属病院長)
前回の分科会でしたか、私が「術後でやはり状態が不安定な患者の場合に、ICUに入れてその経過を見る必要がある」という話をいたしました。
やはり、そもそもSOFAスコア、その臓器の重症度、障害度を見ておりますので、その患者さんのリスクと直結しないという問題はあるのかというふうに思います。
例えば、そういうことで、うちなんかの場合にはもうかなり重い手術をしたあと、本当に目が離せなくて一般病棟じゃとてもみられないからということで、ICUに入れるということが多くて、
しかも状態が安定する前に一般病棟に……、数が限られてるので一般病棟に吐き出さなきゃいけないというようなことで、非常に一般病棟の負荷が高まってるということがあります。
ですので、1つはやはり、ハイケアユニットに対する評価というのをもうちょっとしっかりして、その中間段階として、このハイケアユニットがもうちょっと充実させる方策というのはやはり必要じゃないかなということが1つあります。
もう1つは、今言ったように、ICUの……、SOFAスコアが決して高くなくても非常にリスクの高い患者を入れてる場合ももちろんありますが、
一方で、そこまで重症度が高くないけれども、この必要度を満たす、満たせる状態にして入れてるということがないわけではないということは、ここの、この学会の……
(委員ら、爆笑)
学会の……、対策委員会の、書いてありますし、実際に、必ずしもうちのように非常に重症度が高いばっかりではないということもあると思いますので、
やはりこの「重症度、(医療・)看護必要度」だけで見るのではなくてですね、別の尺度、例えば、SOFAスコアを……、
0点が、じゃあ何%までいいのか、許容できるのか、その辺はもう少しデータを、ほかのデータと掛け合わせて見てですね、比較していく必要があるのかなあというふうに考えております。
あと1つ、ちょっと事務局に質問なんですが、前にご提示いただいた23ページの資料で、ちょっと私、理解できなかった、入室時スコアが「0点」の患者が占める割合、左の上です。
.

これは、0%の病室の割合って、これ、あるどっかの病院で0%の患者が6割、70%入院してるよっていう理解なんですか、これは。
例えばそういう、医療機関ごとにそういう比較ができると、どうなのかなっていう……。
例えば医療機関ごとにちょっと傾向が見れるとかですね、そういうことがあるとまた違うのかなというふうに思いますが、その辺はいかがでしょうか。
.
〇尾形裕也分科会長(九州大学名誉教授)
事務局、お願いします。
.
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。見方としましては、23ページでございますが、今ご指摘いただいた、スコアが0の患者が占める割合は、青(特定集中1)だけに着目していただきますと、そこに(n=)48(病室)ございまして、48の分布を見てるとこでございます。
nが48ありますので、48の……、
0点の人が1人もいない。0点の人が1人もいない所が6割ぐらい。裏を返すと100%、0点が100%の所が一部、いらっしゃると。
(委員ら、笑い)
.
〇山本修一委員(千葉大学医学部附属病院長)
これは医療機関として、例えば、(特定集中4の)n16のうちの5%ぐらいだから、2病院ぐらい、そういう所があるっていう理解ですか?
.
〇厚労省保険局医療課・木下栄作課長補佐
はい、そういう見方でございます。
.
〇山本修一委員(千葉大学医学部附属病院長)
はい、ありがとうございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。ほかいかがでしょうか。牧野委員、どうぞ。
.
〇牧野憲一委員(旭川赤十字病院院長)
はい、牧野です。山本委員のおっしゃることにちょっと追加したいんですけども、
やっぱりICUっていうのは術後の重症患者、リスクのある手術を行ったあとの観察、管理ですね。これに使う場合という……、あの、それは目的の「1つ」なわけですね。
ですから、そうなると当然、入室時のSOFAスコアは「0点」というのは不思議ではないということになります。
ただ一方で、例えば敗血症のようにSOFAスコアの高い患者の治療室、実際に治療するという観点……、治療室としての役割、こういった役割もあって、
ですから、ICUというのは、2つの……、
「最初からICU」と「実際に重症患者の治療をする」というICUと、2つの意味が、主要目的があって、どっちが良くて、どっちが悪いということではないと思うんですね。
ただ、先ほど山本委員がおっしゃったように、ある程度、重症……、
そういったSOFAスコアのような評価指標を使って、「ある一定割合はそういった重症患者を入れる」というような基準があってもいいのかもしれない。
この辺は、中医協のほうで判断していただけばいいかなと思いますけども、
ただ、そのあと、もう1つ気になったのが、私は病態に応じてICU、HCU、これを使い分けることができれば、それはもちろん理想的なんです。
ただ、大学病院のように大きな病院であれば、それぞれ持てますけども、300床、400床規模の病院で複数のユニットを持つというのはなかなか難しい点もあるということもご理解いただきたいというふうに思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。ほかいかがでしょうか。はい、石川委員、どうぞ。
.
〇石川広己委員(日本医師会常任理事)
これは27ページ目の、この、あれで、SOFAスコアのやつはまあ、
.

病気ごとにこうやって分類してるのを見ると、やはりSOFAスコアが0(点)で入室っていうこともですね、こういう病気の中で、例えば大動脈弁狭窄でスコア「0点」の人も、一応、術前に入室したりとかっていうことでよろしいんですよね。そういうことで読むわけですね、これね。
ですから、SOFAスコアがさっきの……、「0%」っていうのがですね、23ページですね。
.

入室時スコアが0%の患者が占める割合、これ、100%、0点の患者が、っていう病院はさておき……、
(委員ら、笑い)
一番左のですね、この病室の割合がですね、特定集中1・2・3・4ともですね、60%超えてるけれども、逆に言えば30%なにがしは0点で入ってるっていうのは、患者のそういった病態に合わせて次の手術を見て、ということで、よろしいですよね。
ということのようにですね、やはりこの患者の容態に合わせて、こうやって現場では柔軟にやってるっていうことでいいと思うんですけども、
先ほど来ですね、まあ、神野構成員(=委員)と、それから池端先生が言ってる、急性期、慢性期で、これ、いろいろとものがくっ付いてる、くっ付いてないっていうふうな形、ありますけども、
これは、患者さんの容態っていうのはさまざまであって、それをですね、保険のいろんな基準でですね、まあ、ある面では「階層分けする」っていうことが、今、より簡略化しようという中でやられてきてることで、かなり、その狭間の患者さんって、必ずいるんですよね。
ですから、その狭間の患者さんをどういうふうにね、きちんとその保険で、それなりの点数を付けてあげられるかっていうことが一番、技になるんじゃないかと思うんで、
そういうのは井原委員(社会保険診療報酬支払基金医科専門役)なんかが頑張ってやっていただくことになるのかもしんないんですけども、
(委員ら、笑い)
まあ、そういうことだと思うんですよね。
ぜーーんぶ、「基準」でですねえ、こう、いろいろやるということはできないので、その狭間にある患者さんをどうやって現場の医療機関に損をさせないでですね、それなりに評価してあげるかっていうことが大事なんじゃないかなっていうに思うんですよね。
その辺ですね、これからも工夫していただきたいというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、井原委員、どうぞ。
.
_20191016_中医協・入院分科会.jpg)
〇井原裕宣委員(社会保険診療報酬支払基金医科専門役)
私が何をやるわけでもありませんので、まず誤解を解いておきたいと思います。
私がこの前、申し上げたのは、やはり医療保険で、こう、線を引きます。今、石川委員がおっしゃったように、「急性期」「慢性期」「何床」とか。
ただ、線を引いたときって、必ずその境界の所で、難しい患者さんっていうのが出ると。このことだけはもう、あの……、ああいう、ま、保険の審査などを通じてもですね、大変に、判断に苦慮するのは常にその境界の所の判断が、ボーダーの所がとても、いつも苦慮してるところなんだと。
こういう事実だけはあることは確かですが、しかし、社会保障制度として医療保険をやっていますから、やはり、そうは言ってもどこかで線引きはしなければならないと、こういう事実もありますので、そこが大変に、あの、悩ましいというか、難しいところなんだというふうに思っているということです。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。はい、神野委員、どうぞ。
.
〇神野正博委員(全日本病院協会副会長)
はい。救命救急にしても特定集中にしても、一般の急性期病院に比べて日当点が非常に高い。だから重症をたくさんみなきゃいけない。だから、SOFAスコアが入ってると。
……いう理由で分かりましたし、
それから、重症度分類で該当がなくてもSOFAが高いのが一番にあるということで、そういった意味では、この重症を引っかける意味では補完している機能があるのかなというふうに思います。
で、ちょっと今回の資料にないんですけども、今、SOFAスコアが必須なのが……、重症の1と3でしたっけ? 1と2だっけ? ちょっと事務局、教えて。
.
〇厚労省保険局医療課・木下栄作課長補佐
特定集中の1と2が今、必須となっております。
.
〇神野正博委員(全日本病院協会副会長)
あ、1と2が必須ですよね。そうすると、3と4も要るんじゃないのっていう話は……。
(委員ら、笑い)
ないんでしょうか。これはまずいのかな、言ったら。(笑い)
.
〇尾形裕也分科会長(九州大学名誉教授)
山本委員。
.
〇山本修一委員(千葉大学医学部附属病院長)
私も実は同意見で、現状、集中治療の1と2だけですけども、かなり今回、SOFAスコアでデータ分析すると、患者の状態の、要するに「重症度、医療・看護必要度」だけでは見れない所が見えてますので、
集中治療の3・4はもちろん、私はむしろ救命救急とかハイケアなどにも拡大していいんじゃないかな。
そうすると、そういうことで、こういう本当の急性期医療の患者の状態というのが分析できるのではないかなというふうに私は考えます。
.
〇尾形裕也分科会長(九州大学名誉教授)
神野委員。
.
〇神野正博委員(全日本病院協会副会長)
はい。救命救急に広げること、賛成します。
(委員ら、笑い)
.
〇中野惠委員(健康保険組合連合会参与)
同じく同意します。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、池田委員、どうぞ。
.
〇池田俊也委員(国際医療福祉大医学部公衆衛生学教授)
現場の負担ということもあるんですが、これは、仮に日常的に取られている指標であれば、「入室時」と「退出時」のスコアでいいのかと。
本来、SOFAスコアってのは最終的なまあ、死亡率を予測するのは、その一連の中で一番悪い時の状態だと記憶してるんですが、そうだとすると……あの……、
そういう評価も、あり得るのかなという……、あの、ええと、はい、つぶやきです。すいません。
(委員ら、笑い)
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。よろしいでしょうか。
.
〇山本修一委員(千葉大学医学部附属病院長)
追加でいいですか。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、どうぞ。
.
〇山本修一委員(千葉大学医学部附属病院長)
SOFAスコア、「広げたほうがいい」って申し上げましたけど、ただ、現場の負担を考えるとですね……
(委員ら、爆笑)
これは、あの……、実は、それなりのシステムが入っている施設であればもう自動的に数値は出てくるんですけど、そうでない所はかなり手でやらなければいけないということを聞いておりますんで、
そこは現場の負担をちょっと考えないといけないかなと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。よろしいでしょうか。はい、ありがとうございました。それでは最後の部分ですね。「療養病棟における評価指標」、30枚目から38枚目につきまして、ご質問、ご意見等を賜りたいと思います。はい、池端委員、どうぞ。
【質疑3】療養病棟における評価指標
〇池端幸彦委員(日本慢性期医療協会副会長)
ここは私が言わないと誰も……、進まないと思うんで……
最終的には37ページの、これが今回の新しい分析の表だろうと思います。ここで事務局が何を言いたいかってのは、あれなんですけども……。
要は、中心静脈栄養を「医療区分3」の半分、全体では10数パーセントということで……。
じゃあ、入院期間中、どれくらい高カロリー輸液をやってるかって言うと、6割以上が圧倒的に多いということまで出してきてます。
これをどう考えるかなんですけども、おそらく、ここは急性期の先生方が多いので、急性期の先生方の中心静脈栄養を入れるタイミングとか入れる症例と言うと、おそらく一時的に食事ができなくなって、その治療期間中、中心静脈栄養をやって、食べれるようになったらすぐに切り替えるという、おそらくそう。
だから、少なくとも2週間、3週間の単位で簡単に切り替えられるってことだと思うんですけど、そのあと、何らかの理由で経管栄養もできずに栄養が、採るルートがほとんど中心静脈栄養しかない状態で療養病床に来ている患者さんが当然、入院すればその患者さんはなかなかそこから離脱できない。
ということは、入院期間中、ほぼ入れぱなしになっている可能性が高いっていう病態像が出ると。このデータに対して私は全く異存はありませんし、実態だと思います。
では、それを悪と、ダメとするかどうかって、なんですけども、ここはもちろん、抜く努力をするとか、そういうことはしていかなきゃいけないと思いますけども、
やはり、先ほど言ったように、何らかの理由っていうのはやっぱり、経管栄養ができない理由がそれなりにあって、手術を、要は全部取ってしまうとか、腸瘻が感染を起こす、あるいは逆流してしまうとか、そういうことで中心静脈栄養に切り替えられた、あるいは持ち込みでそれが継続されてるってことが多いので、
なかなかその……、経口あるいは、ほかの手段に切り替えることはできないので、ここをダメというふうなデータにしてほしくはない。
ただ一方で、今までずっと(意見が)ありましたように、「感染に対するどういう対策をしてるか」とか、ここに対してはきちんとした対策をやることを、ある程度、文章化するとか、そういうことは必要になってくるかもしれませんけども、
もし、この方が「長期、ダメだよね」ってなったら、この方はじゃあ、抜くのか。栄養を採っている手段を抜いて、じゃあ、あと、どうすんのって話になってしまうんで、
しかも、その方が、じゃあ、療養病床からどこへ行くのか。行く場所もないということになってしまうので、そこは、
この高カロリー輸液ってのは、最後の栄養手段だということで来ている方が圧倒的……、圧倒的とは言いませんけれども、多いってことを理解した上で、この期間を理解していただきたいと思ってます。
実際、私自身ももう、今、私まだ現役バリバリで病棟に張り付いてる人間なんですけども、やっぱり本当に経管を、中心静脈栄養をしながら経口訓練をして切り替えられるのがやっぱり1割ぐらいはありますけども、やっぱりあとの8割は、
8割、9割はなかなか難しいのが現状なので、その辺をどう考えるかっていうことをやっぱり考えて、このデータを評価していただきたいということを申し添えておきます。
ただ、先ほど言ったように感染対策、対策っていうのはしっかりしなきゃいけないってことに対しては全く異存はありませんので、それはいろんな形で、何かアナウンスしていただくことはやぶさかでないと思いますので、以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
石川委員、どうぞ。
.
〇石川広己委員(日本医師会常任理事)
ですからね、それはもう現場では池端先生がおっしゃるようなことは、われわれも経験あるわけですよ。
いくつでもあって、だけども保険の診療の中ではね、どういうふうに評価されるのかっていう点では大変つらいものがあるということで、そこを変えていただきたいっていうことなんですよ。そこを変えるべきだと。
患者さんはもちろん、抜くわけはいかないし、そのままやるんだけど、それはもう、医療機関にとっても大変負担になったり、いろいろするので、
ということで、そこは考えてもらいたいということだと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、神野委員、どうぞ。
.
〇神野正博委員(全日本病院協会副会長)
私、本職、消化器外科だったんですけども、以前は、消化器外科病棟は全員がほとんど、中心静脈栄養が入ってたんですよね。
ところが今、消化器外科病棟、まず入ってないですね。まあ、さっさとやって、さっさと飯食わして、っていうことだと思うし、
食道がんだとしても、中心静脈じゃなくて術中に経管栄養入れといて、早いうちから腸を使って栄養を入れて、ご飯食べたら抜くという形になってて、
これちょっと、非常に大きなあれですけど、非公式ですけども、大手の中心静脈栄養剤メーカー2社にちょっと聞いてみました。「いったい、どこで売れてるの?」ということですけど、2社とも、お口を揃えて「6・4で療養病床で中心静脈栄養が売れてます」ということで、それがまさにここのデータにつながってるというふうに思うんですけども。
で、池端先生がおっしゃるように、どうしようもない、腸がダメになってる人がいっぱい、いらっしゃいますんで、それに対して、栄養の手段を断つというわけにはいかないと思うんですけど、
でも、ここで、これだけ今回、ここで大きな問題になっておりますので、やはり、これ、抜くための何らかのカンファランスとか、感染も含めてね、「抜くための検討を行ったかどうか」っていうようなことはやっぱり強いてもいいのかなというふうな気がいたします。
.
〇尾形裕也分科会長(九州大学名誉教授)
池端委員、どうぞ。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
それについては全く賛同したいと思います。
やっぱり、そういう努力をしていかなきゃいけないことは当然だと思いますので、何らかの、そういうことをやっていく努力をすることについてはきちんと書き込んでいただいてもいいのかなと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。ほかいかがでしょうか。はい、田宮委員、どうぞ。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
この点、前から議論になっているとこですが、今、議論にありましたように、「抜くためのことをきちんとやってるか」っていうプロセスっていうのは、やっぱり必要だと思います。
それと、今のお話を伺って思うのは、やっぱり急性期のIVH(中心静脈栄養)のニーズと、それから慢性期のニーズと違うんですけれども、何かそこの境界は、やはりこれも難しい議論ですけれども、区別されてないところもあるのかなあというふうに思うんですね。
なので、本当にもう、いろんなことやって食べられなくなって、経口摂取不可能になった時の人工栄養っていうものに対しては、老年病学会(=日本老年医学会)などで出している(高齢者ケアの意思決定プロセスに関する)ガイドラインもありますし、できるだけ経口でやって、駄目なら家族とも相談し、医療スタッフとも相談し、次の人工栄養の適応を本人と家族とよく相談して決めるっていうことにはなっているんですよね。
なので、まず1つはやっぱり、これからどうするか、移行を含めて、やめることも含めて、抜けないかってことを含めてプロセスを評価するってことと、
インディケーションのところで、これは急性期のニーズではなくて、慢性的な、もう食べられない、ずっと食べられない状態に対する処置であるっていうことを踏まえた、「何か確認のようなもの」っていうのもあっていいんじゃないかなというふうに思っています。
もう20年ぐらい前ですけど、アメリカのほうでは、なんかIVHをやる時とか、経管栄養をやるって決めた時、2人の医師が賛同しないとやってはいけないっていうのを州によって決めているんですね。
精神科の措置入院とちょっと似てるような感じを、その時は受けましたけど、そこまでインディケーション、やっぱり急性期で必要だって、本当にそうだと思うんですね。
ただそれが、これからのずっと療養につながる、医療機関でもそれをずーっとやっていくっていうことを、こう、単に、つながるだけではいけなくて、そこで見直すプロセスは検討いただきたいと思います。
▼ 今回は歯切れが良く、絶好調である。ところで、日本は決められない国である。なんとなく雰囲気で流されていく。延命治療の中止を合法化するような法律をつくって、「回復の見込みのない患者は早く死なせろ」とはできない。だから、ACPなのだが、それでもなかなか進まないので、今度は「ガイドラインの遵守」だろうか。倫理的な判断や運用などを医療現場に放り投げて、厚労省は知らん顔。算定要件を満たさなければ点数を取れないようにして間接的に強制していく、いつものやり方である。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、池端委員。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
今のご意見もごもっともだと思います。そういう意味での国民的議論というのも一方で必要だっていうことだと思いますけど、
一方で逆に、その国民的議論の中で、あまりも経管栄養に対する、「経管栄養、悪」説がバアーッて広がってしまって、私どもも、経管栄養でいけるのに拒否されっていうニーズ、これは本人というよりも家族が中心で多いんですけども、そういうところでやむを得ず中心静脈栄養を入れなきゃいけないっていうところも一定程度いるんじゃないかと、いらっしゃるんじゃないかと思うんですね。
そこは逆に、ここの議論ではないかもしれませんけど、やっぱり広く、ACP(アドバンス・ケア・プランニング)も含めて、国民的議論をしながら、この問題を考えていかなきゃないと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。ほかはいかがでしょうか。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
すいません。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、どうぞ、田宮委員。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
今、池端先生がおっしゃってくださって、ほんとそのとおりで、胃瘻とIVHっていうところの違いとか、ご家族も、どの程度こう、本当は胃瘻はどういうものかとかですね、やっぱりきちっと説明をされて、納得されて選んではいらっしゃらないような感じがあるんですよね。
「胃瘻は穴を開けるからやだ」とか、センシティブに思っていて、「点滴だったら、それは医療だからお願いします」みたいな。
だから、そこは難しいですけど、医療者側もできる限り説明して、そして国民もですね、そこにきちんと意識を持って、事実を踏まえた上での議論ができるような、両方の動きをしていかないとバランスが取れなくなる。ただ、必要だと思っています。追加でした。ありがとうございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございます。
ありがとうございました。それでは、本件に係る質疑は……。どうぞ、神野委員。
.
〇神野正博委員(全日本病院協会副会長)
すいません。ちょっと話、蒸し返して申し訳ないんですけど、先ほどの神学論争的な「重症度、医療・看護必要度」の「(基準)②」の話でありますけども、
さっき、急性期と慢性期の話がありました。
ちょっともう、(30日の取りまとめまで)時間的に難しいんで、中医協の先生方の議論になるかもしれませんけども、この「(基準)②」の期間っていう、時間軸っていうのが、おそらく慢性期の「(基準)②」の時間軸は非常に長いし、急性期の「(基準)②」の時間軸は非常に短い。
その時間軸で、もしデータが出れば、公にしていただくと、とっても嬉しいかなというふうに思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
これは、事務局に対するご要望ということですか。
.
〇厚労省保険局医療課・木下栄作課長補佐
ちょっと、対応可能かどうか、ちょっと検討させていただければと思います。ちょっと、この(30日の)分科会のほうには、さすがにちょっと厳しいかなと思っております。
.
〇神野正博委員(全日本病院協会副会長)
今さら、申し訳ないです。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、牧野委員。
.
〇牧野憲一委員(旭川赤十字病院院長)
すいません、私も1つ蒸し返して申し訳ないんですけど、突然、救命救急入院料の、SOFAスコアが出てきたんで、ちょっと考えてたんですけども、
最後に山本委員がおっしゃっていたように、これ結構、大変なんですよ。このデータを見てても、今、(特定集中治療室管理料)1・2は義務になってて、3・4が義務じゃない。
例えば、敗血症でも「0点」ってのは実はあるんですよね。それがICUに入れるというのは、ぼくは理解できない。
おそらく、3・4の所が評価できずに、そんな点数を付けてるんじゃないかなという疑いを持つぐらいのところなんです。
今後、SOFAスコア、重症度の評価に用いるのは、ぼくはいいと思います。ただ、通常の、例えば、4対1のほうの救命救急に用いるには、やっぱり負担が大きすぎると。
救命救急に用いるとしても、2・4の2対1ですね。そこまではぼくも同意できると思います。ただ、1・3のほうはちょっと今は無理だと、ぼくは考えます。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、よろしいでしょうか。
はい、それでは次の議題に行きたいと思います。次は「入院医療等の調査・評価分科会における検討結果報告(案)」ということでございます。事務局から資料の説明をお願いいたします。
【説明4】入院医療等の調査・評価分科会における検討結果報告(案)
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。「入ー2」をお開きください。「入ー2」で、分科会長とご相談させていただきながら、これまで議論いただいた内容につきまして、今後、取りまとめに向けた作業ということを少し進めさせていただいているところでございます。
「入ー2」で、今回の「入院医療等の調査・評価分科会における検討結果報告」の案というものをご用意させていただいております。今回、できますれば次回までご議論いただきまして、この取りまとめをお願いしたいというふうに思っております。
先にちょっと、4ページでありますとか、5ページを見ていただきますと、ページの中に白枠を設けております。ここにつきましては、本日まさに今ご議論いただいた内容を後日追加いたしまして、さらなるご検討をお願いしたいということで、白枠のままとさせていただいてるとこでございます。
.

まず「概要」というとこで、ご議論いただいた内容につきまして、目次のような形で1から次のページの8まで、項目をまず列挙させていただいております。
以降、2ページからでございますが、まず構成といたしまして、各点数、入院料等につきまして、まず「届出(入院料の)状況」から始まりまして、(平成)30(年度)の改定で、どういう対応をやったのか、それにおいて、どういうことが分かったのかということの順番で整理をさせていただいてるとこでございます。
具体的な中身につきましては、ちょっとページも多文でございますので、ちょっとポイントだけを絞ってご説明をさせていただければと思います。
.
【1-1.一般病棟入院基本料の算定病床の動向及び施設の状況】
.
まず2ページの1のポツからですが、「急性期入院医療について」ということで、まず届出の入院料の状況でございます。
平成30年の改定におきまして、急性期の一般の1から7に再編を行ったとこでございます。このうち、7対1から届出がどのように移ったかということに関しましては、30年10月11月1日時点で96.5%、本年度の6月1日時点で93.5%が変更していたということが分かっております。
次のポツになりますが、その中でどういう理由でか、ということで、「患者さんに対しましての医療需要があるため」という理由でありますとか、「施設基準を満たしており、特に転換する必要がない」という理由で、変更後の急性期1を届けてる理由が多かったという結果を得ているとこでございます。
また一方で、7対1から2もしくは3に転換した理由というのをお尋ねしてるところでは、「必要度の基準を満たすことが困難である」というのが最も多くて、次いで「看護師の確保が困難」という理由で転換されるという結果が得られているとこでございます。
2ページの下から「(重症度、医療・看護)必要度の届出状況」になります。次の3ページをお開きください。
3ページのまず一番上の所で、30の改定で、(診療実績データを用いて該当患者割合を評価する)方法の必要度のⅡを新設したということにおきまして、
Ⅱを届けている施設が昨年度の調査で、急性期の1だと19.3%、特定機能病院だと26.5%であったものが、今年度はそれぞれ29.8%と46.2%、それぞれ増加しているという結果を得られてるとこでございます。
「必要度Ⅰ」を届けている理由に関しましては、「Ⅱの届出に対しての評価体制が整ってない」という回答が多かったとこでございます。
一方で、「必要度Ⅱ」を届けている理由としては、逆に「評価体制が整っている」という理由が多かったものと、また、Ⅱを届けている理由として、「Ⅱを用いた場合、評価票の記入者の負担が軽減される」という回答が最も多かったというとこでございます。
▼ 分かりにくいので簡潔にイメージを言うと、「必要度Ⅰ」で出しているのは、ちょっと遅れている中小病院。「必要度Ⅱ」で出せるのは、DPC病院など体制が整っている大きめの病院。以下、「Ⅰ」と出てきたら古い病院、「Ⅱ」と出てきたらピカピカの大病院をイメージすればいい。
「これらの結果を踏まえ」という所でございますが、「Ⅱの届出が進むような取組を検討すべき」というご意見を頂いているところで、
「他方で」という所でございますが、「Ⅱの届出は負担軽減に資すると思われるものの、看護師の勤務時間に占める割合としては5分程度という研究報告もあるので、その効果は限定的かもしれない」というご意見を頂いているとこでございます。
次の中断からでございますが、(重症度、医療・看護必要度の)該当患者の割合というものの比較になります。
まず平成29年と30年を比較した場合というところで、急性期1におきまして平均6ポイントの差があったということ。また、30年度の(必要度)ⅠとⅡの該当患者の割合を比較したところ、平均で4ポイントぐらいというところでございました。
次でございますが、
「これらの結果を踏まえ、分科会においては、平成30年度診療報酬改定における重症度、医療・看護必要度の施設基準の設定は概ね妥当との認識で一致した。」
というふうに記載させていただいております。
また、次になりますが、それらの比較をさらに進めたところで、29年度と30年度の差や、(必要度)ⅠとⅡの差につきましては、急性期の1においては病床規模との関係があったということを記載させていただいております。
次に、(必要度)ⅠとⅡの該当患者割合の差が大きい医療機関に、どういうことがあるか、というとこで、(必要度)Ⅰの割合が相対的に高い医療機関におきましては……、
(平成30年度改定で追加された基準について、以下)「基準②」とさせていただきますが、「B項目の14、15該当のA1点・B3点」の患者さんの割合が高い傾向にあったと。
一方で、Ⅱの割合が低い医療機関の傾向は認められなかったというのを記載させていただいています。
▼ 分かりにくいので簡潔にイメージを言うと、新発売の商品を使わずに、いまだに古い商品を使っている病院には、寝たきりの高齢患者が多いということ。(厚労省はそこまでは言っていないが)
すなわち、「必要度Ⅰ」で出しているのは、ちょっと遅れている中小病院。「必要度Ⅱ」で出せるのは、DPC病院など体制が整っている大きめの病院。平成30年度改定で「必要度Ⅱ」が新設されたにもかかわらず、いまだに「必要度Ⅰ」で出しているような病院は、認知症高齢者らが多く入院しているということ。
一方、「基準②」は、認知症高齢者らに掛かる看護の手間を評価するための基準と考えればいい。急速な高齢化に伴い、いまや急性期病院も高齢者だらけ。そこで、大学病院などの急性期病院の関係者が「認知症高齢者らのケアに手間が掛かるので、現在の看護必要度では看護の手間が評価されない」と不満を漏らして、「基準②」を導入した。そうしたら、「重症度、医療・看護必要度」の基準がおかしくなってしまった。急性期の入院医療を適切に評価できない基準になってしまった。そこでまた、「さあどうしようか」という議論を延々と繰り返してきたのが今年の入院分科会である。マッチポンプというか自作自演というか、自分たちでおかしくしておいて、その手直しをまた議論する。厚労省は公的機関であり、厚労省の職員は公務員なので、費用対効果の視点が欠如しているのだろう。こういう堂々巡りの会議は厚労省医政局が非常に好むところだが、この入院分科会も似たような様相を呈している。それはさておき、私のように鈍い人間には、「Ⅰの②」とか、「Ⅱの②」などという感じで、「必要度」のⅠ・Ⅱと「基準②」を絡められて説明されると、もう脳みそが付いていかない。さらに急性期一般入院料も1から7の数字を使うので、「急性期の1でⅠの場合、②は~」とやられると、もうなぞなぞの世界である。しかし、なぜこんなに複雑になっているのか。それはたぶん、DPCに医療機関群を導入した、あの人が背後にいるからだろう。鈴木康裕医務技官と並び、「厚労省100年に1人の秀才」とも言われる。(10年だったかもしれない)
次の項目ですが、ⅠとⅡの各項目をそれぞれ見ていった場合の該当状況に、一定のばらつきがあるとこでございますが、これらは判定ルールの違い等々が原因ではないかと考えられたところでございます。
.
【1-2.入院患者の状態】
続きまして4ページに、入院患者さんの状態というものを付けております。患者さんの状態に関しましては、急性期の1だけで比較してるとこでございますが、病棟規模が小さいほど患者さんの年齢が高くなり、要支援・要介護の割合が高くなって、自立の患者が低いという傾向が認められました。
また、「基準②」の該当患者について見ますと、「(基準)②」のみに該当する患者が最も多かったというところが……。
また、「基準②」のみに該当する患者割合は、許可病床の規模が小さいほど高い傾向にあったということが認められてるとこでございます。
続きまして、A2点、B3点、「基準①」と整理させていただいていますが、これに関しまして言うと、A2点は「呼吸器ケア」と「心電図モニターの管理」の組み合わせでありますとか、「専門的な処置・治療」が多かった。
他方で、「B項目」に関しましては、ばらついていたという結果が得られているところでございます。
また次、「基準②」のみの該当の患者さんを見てみますと、A1点の項目では「心電図モニター」、次いで「呼吸器ケア」、「B項目」につきましては、「診療・療養上の指示が通じる」と「危険行動」の組み合わせ等々が多かったという結果が得られてございます。
また、「基準②」のみに該当する患者さんの約半分、その前日にはいずれの基準にも非該当の状態であったというところ。
また、非該当の各項目の該当状況を見ますと、「A項目」は約8割が「該当など」。「B項目」では「口腔清潔」が最も多かったというような結果が得られてるとこでございます。
また、ⅠとⅡを比較した場合の「基準②」の該当した患者さんで、Aの1点が「呼吸器ケア」で7割、「心電図モニター」で6割ということが、
Ⅱの評価法の中では、「レセプトの処理の中のコードの入力がなかった」ということも今回の調査の中で明らかになったところでございます。
一番下のポツになりますが、これらの患者を比較した場合、「基準②」のみに該当する患者さんがほかの基準に比べて年齢が高く、認知症やせん妄を有する割合が高い。また、要支援・要介護の割合が高い。自立の割合が低いという傾向が確認されたとこでございます。
また、(「基準②」のみに該当する患者は他の基準に比べて)看護師さんによる直接の看護提供の頻度も高いところでありますが、医学的な理由のための入院継続が必要である割合は低く、
退院に向けた課題としては「入院先の確保」でありますとか、「転院先の医療機関の確保」の割合が高かったという結果が得られているとこでございます。
.
【1-3.重症度、医療・看護必要度の評価項目】
.
次の5ページにお進みください。ここにつきましては「1-3」……。
今日のご議論も踏まえて追記したいと思っておりますが、現行としては、まず「A項目」に関しまして「専門的な処置・治療」の患者の割合9割が1項目該当で、内訳としては「免疫抑制剤の管理」が多かったということを記載させていただいております。
.
【1-4.特定集中治療室管理料等】
.
次の「1-4」につきましては「特定集中治療室管理料」の所でございますが、これまでの経過等、いろいろ書いておりますが、4つ目でございますが、
特定集中治療室管理料の1および2につきましては、30年の改定におきまして「SOFAスコア」の報告を要件とさせていただいたところでございます。
この入力の時期に関しましては、3から4割ぐらいはもう改定前からやっていたということ。で、先ほど議論がございましたが、3と4につきましても、今、8割ぐらいが入力をいただいているということが分かっているところでございます。
また、本日の議論を踏まえまして、さらなる追記をしたいと思っております。
5ページの下から「専門性の高い看護師」の配置に関しての所でございます。ポツを3つ、ご用意しておりまして、現行の特定集中の1と2では、約9割の所で「専門性の高い看護師」が既に配置されていると。
平均として2名。時間としましては、延べの時間で60時間というところで、現行の経過措置に関しましては「終了を検討してはどうか」というご意見を(武井純子委員・相澤東病院看護部長から)頂いているところでございます。
早期のリハに関しましては今、5割ぐらい。特定集中の2では8割ぐらいが届出をいただいているというとこでございます。
早期のリハにつきましては、開設主体の分析を行ったとこでございますが、「特定の傾向はなかった」ということでございます。
.
【1-5.短期滞在手術等基本料】
.
次、また話がガラリと変わりまして、短期滞在手術のお話になります。
短期滞在手術の算定状況等、現行のものはいくつか記載してるとこでございますが、ポツの3つ目でございます。
まず短期滞在の2につきましては、手術に伴う1泊2日を包括した点数でありますが、今の実際の対象手術の平均在院日数を大きく上回っていること。
次の短期滞在の3につきましては「4泊5日以内」の入院を包括した点数のところでございますが、一定のものにつきましては「入院外」で実施される割合が高いものも認められたとこでございます。
これらの短期滞在の2に関しては、「そもそも算定回数が少ない」というところでありますとか、平均在院日数の実態等々を踏まえまして、「現行の点数・期間が実態に即してないのではないか」というご意見を頂いているとこでございます。
短期滞在の3に関しましては、「4泊5日」よりも短い日数のものや、外来で多く実施されているものもあるということで、「短期滞在の1もしくは2の対象手術として検討してはどうか」というご意見を頂いております。
「他方で」という所で、これら、外来でやってるからと言っても高齢の方とか合併症があるということで入院が必要な方ということも、いるんではないかというご意見も頂いているとこでございます。
.
【1-6.急性期入院医療に関するその他の事項】
.
次の「1-6」から急性期の「その他の事項」というところで、まず総合入院体制加算のご紹介をしております。
まず7ページの一番上でございますが、算定状況はほぼ横ばいという状況でございます。
届出の変更も特にないというとこでございますが、
加算の要件のうち、「精神病者に係る要件を満たすことが困難」という回答が一番多かったということを記載しております。
「この結果を踏まえ」という所でございますが、「精神病床の要件の見直しを検討してはどうか」というご意見と、また一方で、「精神病床を有している医療機関の役割を考えると、要件としては妥当ではないか」という両方のご意見を頂いているとこでございます。
また、要件の1つとなっております「産科の標榜等の要件」につきましては、「地域における医療機能の集約化の障壁となってる可能性もあるのではないか」というご意見、また「総合入院体制加算の趣旨に鑑みて、施設基準の整理を検討してはどうか」というご意見を頂いているところでございます。
続きまして、抗菌薬の適正使用支援加算に関してでございます。こちらに関しましては、今の届出状況というところでは、やはり急性期の一般の1、特定機能病院、専門病院によっては多かったというところ。
また、専従の職員は看護師さんが8割でありました。
これに関しましては、多くの施設でいろんな介入をいただいているところでございますが、把握している抗菌薬につきましては、少しバラツキが認められたところでございます。
また、医療機関の中の体制といたしましては、「副作用についてチームが把握する体制がない」という回答が半分ぐらいから得られているところでございます。
また、次の地域との連携を評価した項目でございますが、「周辺地域の医療機関からの相談の実績」というものに関しましては、半数で「実績なし」ということでございました。
これらの結果を踏まえまして、ということで、「この加算には一定の効果があった」というご意見と、「地域における医療機関間の支援がさらに進むような見直しを検討してはどうか」というご意見を頂いております。
.
【2-1.算定病床の動向及び施設の状況】
.
続きまして、大きな項目の2ということで、「地域包括ケア(病棟入院料・入院医療管理料)」に移らせていただきます。
まず7ページの一番最後の行でございますが、「届出の増加が顕著である」と、まず現行の届出状況から始めておりまして、
次の8ページにいっていただきまして、届出の理由としましては2つ、挙げさせていただいておりまして、
・「より地域のニーズに合った医療を提供できるため」というのが最も多かったところで、
・「次いで」という所で、「経営が安定するため」というご回答を頂いております。
それらの趣旨(=どのように利用しているか)に関しましては、「自院の転棟先」というのが最も多くて、次いで「在宅医の後方支援」というご回答を頂いているところでございます。
また、次のポツでございますが、30年度の改定におきましては「実績の要件」というの入れていただいたところでございます。
これに関しましては、「自宅等から入棟した患者」の割合が20(%)から3割というのが一番多く、「自宅等からの緊急入院の受入」は3カ月で5名から9名というとこが最も実績として高かったところでございます。
一方で、ほかの実績要件としてかかっている所でございますが、「訪問診療を3カ月で20回以上」という要件と、「介護保険におけるサービスを提供している」という、この2つの要件を満たす割合が高かったのですが、
そのほかの要件がいくつかあるとこでございますが、それらを満たしてる所は少なかったという結果も得られているところでございます。
1つ飛ばせていただきまして、それらの届出機関のうち入退院支援部門の設置状況ですが、約1割でそういった部門がないという結果も得られているところでございます。
これらを踏まえて、最後の所でございますが、「いろんな必要な見直しを行ってはどうか」というご意見を頂いているところと、
あと、特にACPに関しましては、「1と3、2と4で差を設ける必要ないのではないか」というご意見も頂いているところでございます。
.
【2-2.入院患者の状態】
.
8ページの下からでございますが、地ケア(=地域包括ケア病棟・病室を)に入られている入院患者さんの状態という所でございます。
ポツの2つ目で、入院期間中の手術の実施状況という所でございますが、「眼内レンズ挿入」と「内視鏡的大腸ポリープ粘膜切除術」が多かったという結果が得られておりますし、
次のポツでございますが、疾患別のリハに関しましては33%でやっていないという結果が分かったとこでございます。
一番下になりますが、その実施していない患者さんのADLを見ますと、「介助を要する患者さん」が多く、一方で「病態は安定していた」という結果が得られております。
9ページにお進みください。これらの実施してない患者さんの割合、医療機関ごとに見てもばらつきがあったところでございますが、一部におきましては半分以上に実施していないという一定の医療機関もございました。
これにつきまして、「やはり、リハの実施が少なすぎるのではないか」というご意見と、これらに関しましては「疾患別リハができない患者さんにはそれ以外のケアを実施している」というご意見を頂いているところでございます。
.
【2-3.地域包括ケア病棟・病室の利用に係る現状】
.
次の9ページの「2-3」からでございますが、「患者さんがどこから来て、どこに行ってるか」というような状況でございます。
地域包括ケアに関しましては、入棟元が一番多かったのは、これまでお示ししてるとおり「自院の一般病床」から来て、転棟先としては「自宅」が多かったという結果が得られております。
これ、病床規模別に見た場合でございますが、規模が大きいほど「自院の一般病床」の割合が高くなったと。で、「他院の一般病床」が低くなるという結果が得られております。
他方で、「退院先」に関しましては、病棟規模にかかわらず「自宅」が多かったという結果になっております。
さらに、「入棟元」の組み合わせをいろいろ見てるとこでございますが、一般病棟がある場合とない場合を比較した場合、「自院の一般病床」の入棟が多くなり、「他院の一般病床」が少なくなると。で、「退棟先」にはあまり差がないという結果が得られてるとこでございます。
さらに次のポツでございますが、「入棟元」の全ての患者が一般病床から入棟しているという所が多かったところでございまして、さらには「自院の一般病床」が占める割合が多くて、それが最も多いという結果が得られているところでございます。
これらの結果を踏まえまして、というとこでございますが、「自院における転倒割合が高い医療機関については、地域における機能分化を適切に進めるべき」ということで、ご意見を頂いているとこでございます。
▼ これは主に支払側の松本義幸委員(健康保険組合連合会参与)の意見。
また、許可病床が逆に小さい医療機関は在宅からの入院割合が相対的に高いということを受けまして、「地域包括ケアの役割を適切に担っていると言えるのではないか」というご意見を頂いております。
▼ これは診療側の意見。両論併記になっているように見えるが、そうではない。診療側は、200床未満の中小病院などについては今後も院内転棟をOKとする要求を通すこととバーターで、大病院での院内転棟を規制することを半ば容認した。いわば妥協の産物であると言えるが、これが全国の200床以上の医療機関にどのような影響を与えることになるだろうか。地域包括ケア病棟を「在宅医療支援病棟」にしたい厚労省担当者の気持ちも分かるが、それならばポストアキュートの機能をどこまで残すのか。「亜急性期とは何か」という議論をまたやるのだろうか。
次のポツになりますが、在棟日数を比較したところでございますが、「入棟元」が「自院の一般病床」とか「自宅」からの多い所に関しましては平均で25から30日であるのに対しまして、「入棟元」が「退院」から来てる所に関しましては平均で47.5日と長かったという結果が得られております。
▼ 近隣の医療機関としっかりと連携している病院のほうが長く、逆に「院内転棟」をしている病院のほうが短いという結果である。診療側はここを指摘すべきであった。
最後のポツに関しましては前回のご議論を踏まえてでございますが、DPCから地ケアの病棟・病室に移動するという場合と、他の病棟に転棟する場合ということでは、さまざまな点数の差があるということで、取り扱いも加算等も異なっているという状況でございます。
これに関連しまして、点数がさらに……、
転棟するタイミングがどうなるかって言うと、DPCにおけます点数は地ケアの点数を下回るタイミングに偏っていたという結果もお示しさせていただいてるとこでございます。
DPCの点数は在院期間が長くなるにつれて階段状に下がっていく仕組みになっているので、地域包括ケア病棟に移したほうが点数が高くなるタイミングで上手に転棟させているという意味。患者の状態に応じて転棟しているわけではないので「けしからん」と言いたいようにも見えるが、もともと7対1から引きずり下ろすための“アメ”として用意したのが地域包括ケア病棟なので、このような利用のされ方は最初から分かっていたはずであろう。
なお、資料9ページには、下記のように書いてある。
「同一医療機関の一般病棟(DPC)から地域包括ケア病棟・病室に移動する場合、他の病棟に転棟する場合と同一病棟内で転室する場合で、転棟・転室後に算定する点数が異なっており、入院料の包括範囲や初期加算の取扱い等も異なっている。関連して、DPC対象病棟に入院中の患者が地域包括ケア病棟に転棟する時期は、DPC/PDPSによる点数が地域包括ケア病棟入院料の点数を下回るタイミングに偏っている場合があった。
10ページに、「これらを踏まえ」ということで、まとめさせていただいておりますが、施設基準等の要件が同じであるにもかかわらず、点数が異なるということは合理性を欠くのではないか」というご意見を頂いたところでございます。
また、(一般病棟から地域包括ケア病棟への)転棟時期が偏っている場合があるということにつきましても、「患者さんの状態に応じた適切な管理と言えるのか」というご意見を頂いているところでございます。
両論併記になっていないので、診療側は次回30日の会合(最終回)でしっかり反論しておくべきではないか。
ここまでが地ケアでございます。
.
【3-1.算定病床の動向及び施設の状況】
.
10ページの上のほうから、今度は回リハ(=回復期リハビリテーション病棟入院料)のお話でございます。
回リハに関しましては、全体として、地ケアほどではないではないんですが、届出の病床数が増加傾向。さらには1と2の占める割合が増加傾向というところでございます。
現在の事務局(保険局医療課)の特徴として、「入院料1」などの“優等生”が増加していることを非常に気にしている。低い所から上の階級に上がったら、「よく頑張ったね」と褒めてあげる・・・ということはなく、むしろ逆である。「なんで上がってきやがったんだ!」という論調が続いている。これとは関係ないかもしれないが、たくさん売れたら値段を強制的に引き下げる「市場拡大再算定」というルールも不可解である。「たくさん売れる商品を開発しよう」というモチベーションを削ぎ落としておきながら、一方では「イノベーション」と言う。
5・6に関しましては、全体の約3%程度を占めているというとこでございます。
ポツを1つ飛ばしまして、管理栄養士の配置という所で、(平成)30(年度改定)で、(入院料)1のほうで「(専任の管理栄養士の病棟配置が)望ましい」という要件を入れてるとこでございますが、今、約8割で配置されているというところ。
また、要件となってない2・3・4、いずれにおきましても5割ぐらい配置がされているという結果が得られてるとこでございます。
また、回リハに関しましては先ほどと同じように入棟と退棟先でございますが、「入棟元」としては「退院の一般病床」は66.9%、「退棟先」としましては「自宅」が51.1%という結果が得られてるとこでございます。
.
【3-2.入院患者の状態】
.
次で、入院患者さんの状態という所でございますが、栄養の摂取状況でございますが、約9割が経口摂取ではあるものの、2割の方に関しましては嚥下調整食が必要ということで、こういった患者さんも結構入っているという結果が得られております。
.
【3-3.リハビリテーションの提供状況】
.
また次の「3-3」でリハビリの提供状況をまとめておりますが、頻度としましては週当たり7~14 回、単位数も30~45単位ということで、頻度、単位数とも、当然ではございますが、「入院料1」が最も多かったという結果が得られております。
次の11ページでございます。ポツの2つ目でございますが、実績指数に関しては全体的に上昇傾向にあったというところ。
また、算定要件の実績が入っている、実績指数が含まれている所では高い傾向があったというところが見て取れたとこでございます。
.
【3-4.リハビリテーション実績指数等】
.
さらに、その実績指数を少し掘り下げたのが「3-4」でございますが、発症から入棟までの期間が短いほど、(FIM)得点の変化が大きい傾向であること。また、提供した単位数が多いほど変化が大きいということが認められました。
さらには、その得点の変化を見ますと、「入院料1」で最も大きかったという結果でございます。
ポツの4つ目でございますが、その経年の推移を見たところで、入棟時の値につきましては、28年度以降、やや低下傾向。退棟時に関しましては、ほぼ横ばいということで、いろいろ見ているところではございます。
ポツを2つぐらい飛ばさせていただきまして最後になりますが、これらの結果を踏まえ、FIMフィルム得点の経年的な変化については、測定の精度の担保等を含め、適切な運用を促す仕組みが必要ではないかというご意見を頂いているとこでございます。
.
【4-1.療養病棟入院基本料の算定病床の動向及び施設の状況】
.
11ページの最後の所から慢性期のお話になります。まず届出状況等でございますが、近年、微増という傾向でございます。
12ページにお進みいただきますと、今の経過措置うんぬんの話も含めまして、「医療区分2・3の該当割合が5割を満たすことが困難」という理由を頂いているところでございます。
ポツを1つ飛ばしまして、医療区分2・3の該当患者さんの割合に関しましては、昨年度と今年度のどちらも9割、療養の2では7割程度という結果が得られているところでございます。
.
【4-2.入院患者の状態】
.
それらの医療区分、ADL区分を見ていきますと、例えばというところでポツの2つ目でございますが、3カ月間の医療区分の変化はほとんどの患者さんで同じ。
で、医療区分が上がるにつれてADL区分3の割合が大きいという、増加するというような傾向も見て取れてるとこでございます。
また、患者さんの疾患を見ますと脳梗塞、脳出血の方が多かったというところでございます。
また今日、ご議論いただいたとこでございますが、各医療区分の該当項目、1項目で最も多いのは「医療区分3」だと中心静脈栄養、「医療区分2」だと喀痰吸引が多かったという結果も得られているとこでございます。
次は本日の議論を追記した上で、またご相談したいというふうに思っております。
12ページの一番下から、膀胱留置カテーテルのお話、前回のご議論を踏まえたのを記載しておりまして、今の留置状況としまして、24%患者さんに留置されていること。そのうち74.1%が3カ月以上留置されていたということ。
13ページにお進みください。これらの患者さんに対しまして、ということで、算定してる病棟とそれ以外の病棟と比べたところでございますが、算定しているところでは患者割合が6割以上という病棟はなかったということを記載させていただいております。
これらの指導料が算定できない理由に関しましては、医師の確保、あと対象者がいないということが理由として挙がってるとこでございます。
これらを踏まえましてということで、「排尿の自立に向けた取組を促すという観点から、必要な見直しを行ってはどうか」というご意見を頂いております。
.
【4-3.療養病棟入院基本料に関するその他の事項】
.
療養病棟の「その他の事項」といたしまして、まず1つとしまして、在宅の強化加算でございますが、算定状況、昨年度と今年度を比較したところ増えているところで、現行34%まで来ているところでございます。
ポツを1つ飛ばしまして、療養病棟への「入棟元」は「自院または他院の急性期(病棟)」が多かったとこですが、「退院先」に関しましては約半分がお亡くなりになってるという結果が得られております。
また、看取りに関する(指針の)策定によって、「患者・家族の理解が深まった」というところもありますが、(指針の実行に当たり)困難な理由としましては、「入棟前に説明がされていない」というご回答が多かったとこでございます。
最後のポツになりますが、約7割の療養病棟におきまして、質の高い療養生活の取組を実施していた。取組による効果としては、「身体機能の維持・向上」が最も多かったという結果も得られてるとこでございます。
.
【4-4.障害者施設等入院基本料及び特殊疾患病棟入院料】
.
「4-4」で障害と特殊のお話になります。こちらにつきましては、ポツの1つ目で、包括範囲が異なるものの患者像につきましては類似していること。
ポツの4つ目のとこでございますが、それらの患者さんの状態としまして、「意識障害がある患者が3割」でありますとか、「障害区分に該当する方が2から3割」、またあと、「約6割の方が身障手帳の等級が1級もしくは2級」という結果が得られてるとこでございます。
.
【5-1.入退院支援】
.
14ページから「横断的事項」ということをまとめさせていただいております。
まず1つ目でございますが、入退院支援の加算等々の状況でございます。
こちらにつきましては、30年改定におきまして入院時の支援加算の新設でありますとか、退院時の共同指導の見直しを行ったとこでございます。
これらの加算につきましての届出状況でございますが、他の項目と類似してるとこでございますが、急性期の1と特定機能病院で、これらの算定が多いというところは見て取れるところでございますし、
また、困難な理由としましては、やはり「人員の確保」ということで、「専従の看護師の配置が難しい」とか、「専任の看護師さん、社会福祉士さんの配置が困難」という理由を頂いているとこでございます。
これらの届出の有無と平均在院日数の関係を見たところでございますが、いずれの入院料におきましても、「届出あり」の施設のほうが平均在日数に関して言うと短い傾向が認められたというところでございます。
一方で、ポツを1つ飛ばしていただきまして、病棟に入退院支援の専従もしくは専任の職員が配置されている場合の効果について見ると、専従職員のいる施設と専任の施設との間に大きな違いは見られなかったというとこも見て取れるとこでございます。
これらが難しい理由としましては、やはり時間が十分に割くことができない、職員の確保ができなくて調整ができないとか、家族との日程の調整が難しいというようなご意見を頂いているところでございます。
また、先でございますが、退院を困難にしている理由としましては「地域で看取りを行える介護施設が少ない」というところの回答が一番多かったというところでございます。
一番下のポツになりますが、入院前に実施したという、今回、「入院時支援」、入院前からの評価を頂いているとこでございますが、いずれの項目におきましても、おおむね8割以上、いろいろ、さまざまな項目を取り組んでいただいたところでございますが、
「褥瘡に関する危険因子の評価」とか、「栄養状態の評価」というところがまだ低かったという結果が得られております。
14ページの下から、今度は退院時の共同指導のお話になりますが、今回、ビデオ通話等々の活用も、ということの要件を入れたところでございますが、「なかなか対象者がいない」というところと、「時間の確保ができない」というご意見を頂いているところでございます。
ここまでが入退院支援の関係でございます。
.
【5-2.診療実績データの提出に係る評価】
.
次の「5-2」からでございますが、また話が変わりまして、診療実績データの提出に係る状況でございます。今、入院料ごとにそれぞれデータの提出をいただいているところでございますが、
現行、まだ対象が経過措置であったりとか、一部の部分がまだ対象となってないものの整理をしているところでございます。
まず現行でございますが、回リハのうち、今、届出をいただいてるのが62.3%。療養におきましては29.5%。一般病院を分母としますと、約6割の病院に今提出をいただいているところでございます。
「これらの要件を見直すとしたら」というとこでございますが、次のポツの2つ目で、最後のとこでございますが、この要件を「50床以上」とした場合でございますが、回リハだと87.2%、療養だと91.7%が対象となるというような試算を示させていただいてるとこでございます。
これらに関しまして、ご意見としまして「拡大する必要があるのではないか」というご意見と、「電子カルテのシステムの導入状況等を踏まえて許可病床の少ない病院については提出が難しいのではないか」というご意見を頂いているところでございます。
16ページにお進みください。16ページでは、今度は「対象」ではなくて「項目」のお話に少し話を移させていただいております。
まず30年の改定の中で、回リハとかにFIMを追加したりとか、療養の中に要介護度等の項目の追加をいただいたところでございます。
これらの見直しについて次のパラ(グラフ)でございますが、「やはり入力にかかる負担を考慮する必要がある」というご意見が多かったというふうに記憶しております。
その中で、各個別の項目についてですが、療養において今、要介護度、頂いてるんですが、「急性期につきましても要介護度は必須としてはどうか」というご意見。
一方で、回リハで今、取ってるFIMにつきましては、それをほかに広げるということに関しましては、「ちょっと負担が大きいので必須とするのは難しいのではないか」というご意見を頂いているところでございます。
また縷々、「項目、今あるところの整理も必要だろう」というご意見を頂いております。
次、また話が変わりまして、提出データの評価加算のお話でございます。
こちらも30年の改定の中で新たに作った項目でございますが、ここについては、いわゆる「様式の1」とか、「外来のEFファイル」、あとは「レセプトの記載の中の未コード化の傷病名を減らす」ということで、今、創設をいただいたところで、
算定要件としましては、それらの割合が10%未満という場合に加算が取れるという状況でございます。
この加算の算定状況ですが、対象となる医療機関のうち9割が今、加算を算定しているということ。
導入した結果としまして、レセプトに占める、その未コード化傷病名の割合が29年12月と今年の12月を比較したら1%減少していたということで、一定の効果が見られたところでございます。
それぞれ、「様式1」とか、「外来のEFファイル」に関しましては、この未コード化傷病名、もとの1%未満であるんですが、レセプトにおきましてはまだ10%以上という医療機関が1割程度あるということが今回の分析で分かったところでございます。
17ページでございますが、これを踏まえてどうしていくかというところでございます。
(未コード化傷病名の割合の平均が)現行の4%を踏まえて、「評価対象の割合について見直してはどうか」というご意見。
また、これをどうするかということで、「未コード化傷病名の割合を減らすという当初の目的は果たした」というご意見もある一方で、今後、回リハとか療養でデータ提出加算が広がるということであれば、その対象が広がることによって未コード化傷病名の割合が変わるんじゃないかということで、「慎重な検討が必要ではないか」というご意見を頂いたところでございます。
.
【5-3.その他の事項】
.
17ページ、「その他の事項」ということで、認知症ケア加算のお話でありますとか、せん妄の予防のところを記載させていただいております。
認知症ケア加算につきましては、算定が、急性期の1だと8割ぐらいが加算の1もしくは2を頂いてるとこでございます。
届出がない理由としましては、「医師の確保が厳しい」ということで、「この要件の見直しを検討してはどうか」というご意見を頂いております。
せん妄の予防つきましては、介入のタイミングでありますとか、さまざまな対応ということで、少しばらつきがあるということで、そのばらつきが確認できたというところでございます。
「その他」ということで、総合評価加算のお話を少し記載させていただいておりますが、「ガイドラインを使用している」という回答の割合が少し少なかったという結果を記載させていただいております。
18ページに進んでいただきまして、これら総合評価加算につきまして頂いたご意見としましては、「他の項目との整理が必要ではないか」ということと、「創設した当初の目的は一定程度、果たしたのではないか」というご意見を頂いているところでございます。
次、患者サポート加算につきましては、「現行の届出の有無によらず窓口では対応している」という(医療)機関がほとんどであったという実態が確認できたところでございます。
.
【6.医療資源の少ない地域について】
.
6番目としまして、「医療資源の少ない地域について」という所で、これまで対象の拡大を行ってきたとこでございますが、算定回数、やや増加傾向でありますものの、取れてない項目がありますよね、というところ。
ポツの4つ目の所で、「診療報酬による対応には限界があるのではないか」というご意見を頂いているところでございます。
.
【7.入院医療機能の適切な評価指標や測定方法等に係る中長期的な検討について】
.
7番目につきましては「中長期的な検討」ということで、林田先生(産業医科大病院医療情報部部長)に(9月5日の同分科会で)ご紹介いただきました松田(研究)班における研究の状況というものを、ご報告をさせていただいたところでございますが、
現行、これにつきましては急性期から長期療養まで含めた入院医療の適切な評価指標や測定方法について検討を行ったというとこでございます。
検討内容につきましては、分科会のほうにご報告をいただきまして、次の19ページでございますが、頂いたご意見をいくつかご紹介いたしますと、
「急性期と長期療養では目的が異なるということで、それを踏まえた評価指標の検討をすべき」というご意見でありますとか、「急性期から長期療養までのシームレスに把握・評価することを検討すべき」というご意見。
2つ目でございますが、今の「B項目」が患者の状態と介助実施の有無を合わせた評価となっていることから、「現在のデータを用いて正確な評価をするのは難しい」というようなご指摘を頂いているとこでございます。
こちらにつきましては、引き続き、作業グループにおいても意見交換等々を行うこととさせていただいております。
.
【8.DPC/PDPSについて】
.
19ページからDPCの話でございますが、19ページ、20ページ、さらには21ページの上までは前回、DPC(作業グループ班長)の山本先生(千葉大学医学部附属病院長)からご報告いただいた内容を基本的に転記させていただいたり、割愛させていただきまして、21ページの「8ー2」までお進みください。
.
【8-2.医療機関別係数】
.
医療機関別係数につきまして少し整理をさせていただいているところでございます。
医療機関別係数につきましては、30年度改定におきまして一連の置き換えが完了したところでございます。
激変緩和係数が今、残っているというところでございます。
それを含めまして3点、医療機関別係数のお話を記載させていただいております。
1点目としましては「治験等の実施」ということで、現行の評価が入ってるとこでございますが、22ページの一番上をご覧ください。
現行、臨床研究中核病院におきます要件等々を参考にしながら、個々の項目について見直しを検討してはどうかというご意見を頂いております。
「機能評価係数Ⅱ」の2つ目としまして次の「新型インフルエンザ(等対策)」の項目でございますが、こちらにつきましては平成26年度の診療報酬改定におきまして、「機能評価係数Ⅱ」で評価するという方針はお示しいただいたとこでございますが、個別の病院の指定状況がちょっと把握は困難という実務的な問題がございました。
それに対しまして、ポツの3つ目でございますが、現行、「協力医療機関」というものが公開されまして、どの医療機関が対象になったかということが明確になりましたので、次の令和2年度から「機能評価係数Ⅱ」において評価を行う必要があるということを記載させていただいております。
かつて130以上もあった「機能評価係数Ⅱ」の候補から、最終的に10程度までに絞り込むまでの(旧)DPC評価分科会での議論を振り返ると、こうした項目が評価されることは驚きである。当時、病院団体などから要望が出た項目を次々に蹴散らした際の厚労省担当者の説明を当てはめると、こうした項目は「機能評価係数Ⅱ」にはおよそ入らない。これまでの診療報酬改定に何ら一貫性がないことの象徴であると言えよう。
3つ目としまして、「激変緩和係数」につきましては、30年の改定でも改定年のみプラスマイナス2%での対応を行ったところでございまして、次の令和2年度の診療報酬改定においても同じような激変緩和措置を置く必要があるというのを記載させていただいております。
.
【8-3.退院患者調査に関する事項】
.
次の「8-3」、最後の項目になりますが、退院患者の調査の項目に関してでございます。
基本的に、現行頂いているデータの公開につきましては、それぞれ公開を進めるという方向でいただいていると思いますし、対象の病棟につきましても、その範囲を拡大してはどうかというところ。
さらに最後、23ページの最後になりますが、「公開データの集計方法」という所で、それらのFIMでありますとか、要介護度の公開だけではなくて、それらの背景等の解釈が可能となるように病床数、平均年齢、必要な項目を合わせた公開ということをしてはどうかというご意見を頂いております。
また、「病棟の種別ごとの集計についても検討してはどうか」というご意見があったところでございます。駆け足でございますが、以上になります。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。最初にお話がありましたように、これまでの議論を踏まえた検討結果の報告案ということでございます。今日の議論の分はまだ白紙になっているということでございますが、
えー……、すいません、残りあと10分ちょっとしかないんですが、次回もう1回、ご議論いただいて、まとめを図りたいと思いますが、とりあえず今の段階でですね、ご意見、ご質問等を承りたいと思います。
はい、石川委員、どうぞ。
【質疑4】入院医療等の調査・評価分科会における検討結果報告(案)
〇石川広己委員(日本医師会常任理事)
「基準②」って出てくるのがあるんですけれども、この「基準②」っていうのは、最初の、この表でですね、ちゃんとそこの、こう、1、2、3、4っていう丸を付けて、ちゃんとやらないと、これ、後世に残る文書になるんで、ちゃんとしといてもらいたいんですよね。よろしく。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。はい、池端委員、どうぞ。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
ちょっと細かい所で申し訳ないんですけど、まず8ページのポツの3番目の入退院支援加算に関して、ちょっとこれ、質問なんですけども、これ、地ケアの入退院支援加算のことを言ってると思うんですけども、入退院支援加算と一般病床からの地ケア病棟管理料しか、これ、取れないんでしたっけ。療養病床からは、取れなかったんじゃないかと思うんですけど。違いましたっけ。
じゃあ、あとで確認で。ちょっと、そう聞いてたもので。違ったら、ごめんなさい。
もう1つ、地ケアのところで、9ページの一番上の疾患別リハビリテーションができない場合に、患者にそれぞれ、それ以外のケアを実施しているという意見があったと。
ちょっとこれが、なんかあいまいな言い方なので、ケアの実施というより、もう少し内容、このときにいろいろ出た中では、いわゆる短時間のリハビリテーションを行ったりとか、退院支援のことを行ったりとか、いろんなことがあったと思うので、少し内容を書き込んでいただかないと、ちょっとケアという、なんか何やってるか、これでも分からないような感じなので、そのときの意見を踏まえて、もう少し詳しく言っていただくといいかなと。これは意見ですけど、お願いします。
それから、もう1つだけ。療養の所で11ページの下のほうに、慢性期入院、「4-1」の一番下のポツで、療養(病棟)入院基本料が90%で療養2は70%とうたってあるんですけど、これ、平成30年度の概要のデータでは、これ、減って65%だったと思うんです。
で、90、70って書くと、次、もっと上げられるんじゃないかっていうイメージが出てしまうので、ちょっと心配なので、65っていう数字もできたら入れていただきたいなという気がしました。
それと、これ、もしポツが書き込めるんだったら、分布も、2の場合は分布が非常に、1の場合はかなり80以上に集約されてましたけども、2に関しては、かなりパーセントの分布が広かったので、なかなか、この50という線を動かすのが難しいというようなことを私はお話ししたと思うので、もし書き込めたらお願いしたいと思いますけど。これはお願いなので、別に構いませんけども。
ちょっと数字のことだけ、ちょっと気になったので、よろしくお願いします。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。最初の1点、分かりましたですか。
.
〇厚労省保険局医療課・木下栄作課長補佐
ちょっと改めて、ちょっと確認をさせていただければと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい。それじゃあ、お願いします。はい、神野委員、どうぞ。
.
〇神野正博委員(全日本病院協会副会長)
はい。DPCの所になると、時々、訳の分からない質問をして恐縮なんですけど。
ちょっと教えていただきたいんですけども、思想的な問題だと思うんですけれども、21ページ、22ページ。
21ページの下の治験のほうの所の臨床研究中核病院に関する所。その次の新型インフルエンザ対策の所。これ、新型インフルエンザ対策については、平成26年の診療報酬改定からということですので、いまさら感があるんですけれども、これ、両方とも、いわゆる政策医療という、国の政策にのっとってやっていることを診療報酬で解決するのかどうかという話なんですけど。
例えば、新型インフルエンザに関して、もう、これはきちんと政府の行動計画にのっとってますので、これは診療報酬なのか、それとも別途、補助金ないし、等で、患者さんからもらったお金でやるっていう話なのかどうか。
その上の臨床研究中核に関しても、これはやらなきゃいけないんですけど、日本の研究のためにやらなきゃいけないんだけど、これを患者さんにもらったお金でやるのか、文科省とか厚労省のいろんな費用で、別途の費用でやるべきなのかというところの、ちょっと思想的なことを教えてください。
.
〇尾形裕也分科会長(九州大学名誉教授)
なかなか大きな話です。はい、医療課長、お願いします。
.
〇厚労省保険局医療課・森光敬子課長
はい。まず新型インフルの関係ですけれど、もちろん、そういうご意見はあると思いますが、これは26年の改定の際に、もう議論になって、この新型インフルの、これ、具体的な病院ですとか、そういうものを……、今ということでございますけれども、その、この全体の体制、それから計画ができたと、行動計画ができたというときに、もうこれについては、それぞれの病院の評価ということを診療報酬の中でするということは、中医協の総会のほうで決まったということです。
いろいろご意見があるっていうことは分かりますけれども、一応そういうことを受けて、今、病院の、どこの病院が、とかいうことが決まって、これ、入ったという経緯がございます。そこは、ちょっとご理解いただきたいなと。申し訳ないんですけど、それはあるかなというのは、あります。
ただ、あと、実際はですね、こういう危機的なもので、ある意味、サポートをしていくと。いわゆる何か起きたときのために、そういう体制を取っておくというところについての病院の体制のある程度の評価という意味ですので、すごい高い評価とかいうわけではなくて、そういう貢献をしているというところについての、やっぱりご理解はいただきたい部分があるかなあというふうに思います。
それから、もう1つ、臨床研究中核の話なんですが、この臨床研究の関係については、随分、昔と今、少し変わってきております。
基本的には、いろんな技術ですとか新しいものに関して、保険に入る前に、当然、出てくるのもあるんですけど、保険後に、入ったあとのいわゆる臨床研究、こういうことで、ものを評価していく、技術を評価していくということが、ある意味、今の保険の導入と同時にですね、進んでいる部分がございます。
ですので、新しい、例えば技術についても、レジストリをちゃんとやっていく。そういうことによって再評価をして、高くしたり、下げたりとかいうようなこともあるということで、
その臨床研究というものについて、ある意味、診療とまるっきり分かれてるというものでもなく、質の高い臨床研究というものは、やっぱり診療を支えてるということは、1つあると思います。
その中で、臨床研究中核病院っていうのが、ある意味、その中の最も……、最先端かどうかは、ちょっとあれですけど、患者申出療養ですとか先進医療という中では、かなり頑張っていただいているというか、一定の役割を持って、やっていただいてるという部分が、この保険の仕組みの中の評価療養の中であるということがありますので、
これについては臨床研究中核病院の、そのものではなくて、その中の要件として、しっかり満たされてる部分については、基準としてしっかり満たされてる部分については、評価されてもいいのではないかということで、ご提案がなされてるということだというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
神野委員。
.
〇神野正博委員(全日本病院協会副会長)
ありがとうございます。決まったことなんで、あれなんですけども。
例えば大学病院に、そんなことないと思うけど、脱腸の手術で入ったけど、「機能評価係数Ⅱ」が付いてるから、医療費、高くなっちゃうわけですよね。
臨床研修(=研究)の対象の患者さんじゃなくて、ほかの患者さんも、みんな高くなっちゃうっていうところに、なんか、ちょっと、これでいいのかなっていうふうなことを思ったんですが、これは独り言です。よく分かりました。
▼ この発言は、「機能評価係数Ⅱ」について、かつて病院団体などから寄せられた多くの要望を次々に蹴散らした時の支払側委員の主張や厚労省の方針とほぼ同じである。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、井原委員。
.
〇井原裕宣委員(社会保険診療報酬支払基金医科専門役)
9ページの一番下のポツと、10ページの一番上のポツ。DPC病棟と地域包括ケア病棟の関係のことでございます。
前回の、この分科会で、牧野委員のご質問と、そのあとの空気感から私が発言をしたんですが、ちょっと私の考え、明確にしておきたいと思います。
DPC対象の病棟ですね。病棟から地域包括ケアの「病棟」に転棟する場合とですね、地域包括ケア「病室」に転室する場合で点数が異なってるということについては、私も病棟、病室の施設基準等を考えますと、やはり合理的とは言い難いと、そういうふうに思います。
従って、DPCの点数と地域包括ケア病棟に転棟した場合の点数が異なるということで、DPC病棟から地域包括ケア病棟の点数が高くなるタイミングで転棟する症例があるということは、今回、調査で確認されておりますので、これは必ずしもですね、患者さんの状態に応じた管理ということだけでは説明がつかない可能性もあると思っています。
従って、DPCの制度設計っていいますか、点数の設定をするときに、この検討をするときに当たってはですね、やはり今、申し上げたような点を踏まえて、患者さんの状態に応じた適切な医療が提供されるような見直しっていうのは、当然するべきなんではないかというのが私の考えです。
ですから、結論的には、やはり転棟された場合でも、DPCの点数をそのまま算定するほうがよいのではないかというふうに考えてるということでございます。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
すいません、もう1点。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、池端委員、どうぞ。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
はい。16ページなんですけども、「提出項目の現状」(=提出項目の追加や内容の見直し)の中で、16ページの上から4行目、2つポツの所ですけども、
現在、療養病床においてのみ提出を必要としている要介護度について、急性期もって書いてありますけども、確か、ちょっと私、うろ覚えなんで、療養病床は「要介護度」と、あと「栄養指標」もDPCに、これ、入ってたかと思うんですけども。
これも、前のところで、回リハにも管理栄養士うんぬんっていうこともありますし、やっぱり「栄養指標」もできれば、一般病床も含めて出していただいたらいいかと私は言って、
皆さま、ある程度、賛同をいただいたような気がするんですけど、これ、「要介護度」だけになってるんですが、このへんについて、何か事務局としての……、ありますか。
.
〇厚労省保険局医療課・木下栄作課長補佐
前回の資料等で、私どもの検証調査の項目と、今の、頂いてる項目が違うというのの資料はご提示させていただいて、そこは、要は、「評価の方法は合わせたほうがいいんじゃないか」というご議論はいただいたところでございます。
それを、ほかのところにも広げるかどうかっていうのは、あの場では、私ども、その……、
「中身の例示」として挙げさせていただいたところでございますけども、「対象を広げるかどうか」までは、ちょっとこちらから事務局のご提案には含めてなかったところでございますので、
この場の議論として広げる必要があるという結論であれば、その旨、追記させていただきたいというふうに思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
よろしいですか。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
私はそう思って……、
一般病床の先生方、その栄養指標を入れることに対して反対があれば別なんですけども、いかがでしょうか。
.
〇厚労省保険局医療課・木下栄作課長補佐
栄養指標といいますか、「どこから摂取しているか」という情報ですので、今の検証調査の中では提出いただいてるというところでございますが、それを今の急性期の、ほかの所で入力いただくかどうかっていうお話かと思います。
.
〇牧野憲一委員(旭川赤十字病院院長)
いいですか。
〇尾形裕也分科会長(九州大学名誉教授)
牧野委員。
.
〇牧野憲一委員(旭川赤十字病院院長)
池端委員のおっしゃってるのは、「要介護度」ということだけじゃなくて、「要介護情報」というのも、確か付いてたはずなんですよ。それも含めて出すことは可能だと思いますけども、急性期で。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、菅原委員、どうぞ。
.
〇菅原琢磨委員(法政大学経済学部教授)
手短に。18ページの所なんですけども、松田先生のグループの報告に基づいて、中・長期的な評価の検討についての話があったと思う。
その際に、私と、あと健保連の代表の委員の先生から、「基本的に病院等の自発的な効率化努力をきちんと評価できるような指標を踏まえたほうがいいのではないか」という指摘があったのですけれども。
それがちょっとここに反映をされていないような気がいたしますので、できれば、それを入れていただければ。議事録をきちんと確認をしていただいて、入れていただければありがたいなと思います。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。ほか、よろしいでしょうか。
それでは、少し時間オーバーしてしまいましたけれども、本件に係る質疑はこのあたりにしたいと思います。
本日の議題は、以上でございます。本日の議論を踏まえまして、事務局におかれましては、この取りまとめ案の整理、再整理をしていただきまして、次回は取りまとめに向けた議論を引き続き行いたいというふうに思います。
それでは、次回の日程等につきまして、事務局からお願いいたします。
.
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。ただ今の分科会長からのご指示を踏まえまして、本日の議論で追加の内容等も整理させていただきまして、次回、資料の準備をさせていただきたいと思います。
また、ちょっと今日、時間が限られてたこともございますので、追加のご意見等ございましたら、事務局までお知らせいただければと思います。
整理に当たりましては、引き続き、分科会長とご相談させていただければというふうに思っております。
次回の開催につきまして、10月30日を予定しております。詳細につきましては、改めてご連絡させていただきます。以上でございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。
それでは、以上をもちまして、令和元年度第10回診療報酬調査専門組織「入院医療等の調査・評価分科会」を終了させていただきます。
長時間にわたりまして、熱心なご議論、どうもありがとうございました。
(散会)









_20191016_中医協・入院分科会.jpg)

_20191016_中医協・入院分科会.jpg)






_20190905中医協入院分科会-185x130.jpg)






【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
_2023年8月2日の総会-1-190x190.jpg)

_2023年6月21日の中医協総会-190x190.jpg)








_2022年8月3日の中医協総会-190x190.jpg)















-190x190.jpg)


_20190807_中医協材料ヒアリング-300x300.jpg)





























