厚生労働省は7月25日、中医協の診療報酬調査専門組織である「入院医療等の調査・評価分科会」(分科会長=尾形裕也・九州大学名誉教授)の2019年度第5回会合を開き、来年度の診療報酬改定に向けて、回復期リハビリテーション病棟入院料の「論点」を示した。【新井裕充】
質疑で、保険者を代表する委員は「栄養や食事指導というのは生きるための基本であるし、かつ病院から出ても、退院しても、家でもずっと続けられるという点においては、そこのところはきちっと要件に入れてもいいのではないか」と述べた。
厚労省担当者の説明(一部)と質疑(全文)は、以下のとおり。
〇尾形裕也分科会長(九州大学名誉教授)
それでは、定刻より少し早いですが、皆さんお揃いですので、ただいまより、令和元年度第5回診療報酬調査専門組織「入院医療等の調査・評価分科会」を開催いたします。
まず委員の出欠状況ですが、本日は山本(修一)委員(千葉大学医学部附属病院長)がご欠席となっております。
(中略)
それでは、本日の議題であります、
・地域包括ケア病棟入院料・入院医療管理料、および
・回復期リハビリテーション病棟入院料
につきまして、議論を行いたいと思います。
まず事務局より一括して資料の説明をお願いいたします。
.
〇厚労省保険局医療課・木下栄作課長補佐
事務局でございます。
お手元に、資料「入ー1」をご用意ください。
今回、(分科会長から)今ご説明ありましたように地域包括ケアと回リハを中心にお願いしたいというふうに思っております。
まず資料のご説明でありますが、2ページにありますように、
まず、入院料別の施設の状況についてご説明したあとに、
地域包括ケア、回リハ、それぞれについて、ご説明をしてまいります。
(中略)
続きまして46枚目から回復期リハビリテーションのご説明に移りたいと思います。
(中略)
71枚目でございますが、今ご説明したものをまとめまして、「論点」として2つ挙げさせていただいております。
回復期リハビリテーション病棟から退棟した患者さんのFIM得点の変化や、
FIMと他の指標との関連性に着目した分析等について、
実施された治療の内容や、
退棟後の治療の必要性等との関係等を踏まえて、進めてはどうか。
また、
回復期リハビリテーション病棟における栄養管理にかかる評価の要件等について、
管理栄養士の配置状況や、栄養摂取の状況
を踏まえて、どのように考えるか。
といった論点を提示させていただいております。
(中略)
説明は以上です。
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。
それでは、この議題につきまして、2つに分けてご議論をいただきたいと思います。
まずはじめに、
1の「入院料別の施設の状況」から、
2.地域包括ケア病棟入院料・入院医療管理料」
までにつきまして、ご質問、ご意見等を承りたいと思います。
(中略)
それでは、続きまして3の「回復期リハビリテーション病棟入院料」から4「その他」までの部分ですが、ご質問、ご意見等を承りたいと思います。
はい、松本委員、どうぞ。
.
〇松本義幸委員(健康保険組合連合会参与)
ありがとうございます。健保連の松本です。
スライド71の論点の所で申し上げたいと思います。
【論点】
○ 回復期リハビリテーション病棟から退棟した患者のFIM得点の変化や、FIMと他の指標との関連性に着目した分析等について、実施された治療の内容や、退棟後の治療の必要性等との関係等を踏まえて、進めてはどうか。○ 回復期リハビリテーション病棟における栄養管理にかかる評価の要件等について、管理栄養士の配置状況や、栄養摂取の状況を踏まえて、どのように考えるか。
やっぱり食事というのは、やはり健康あるいは生きるということの基本であります。
医療機関でいろいろ手術だとかリハビリだとかやりますけども、食事もあります。
退院して、もうすぐというのは、食事というのは365日続くわけであります。
スライド52にありますように、管理栄養士の配置状況を見ますと、入院料1については82%、入院料の2から3・4につきましては、約半数がやっております。
また、スライドの69で、「リハビリテーション計画書の栄養項目の記載状況」という所で、全入院料についての平均が87.4%と。入院料1については100%、入院料の2と3については66%、入院料の4については50%で、一部の患者の記載を含めると100%というのが出ております。
そういうことで考えますと、入院料1については、現在、ここだけ努力義務ということでありますけども、努力義務から、もうここの部分については義務化してもいいのではないかと。
同時に、入院料の2から4については、現在行われている入院料1の努力義務がありますけども、そういう形で拡大してもいいんではないかという気がいたします。
特に栄養というのは、食事指導というのは、本当に生きるための基本でありますし、かつ病院から出ても、退院しても、家でもずっと続けられるという点においては、そこのところはきちっと要件に入れてもいいのではないかという感じがしております。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
ありがとうございました。ほか、いかがでしょうか。
はい、神野委員、どうぞ。
.
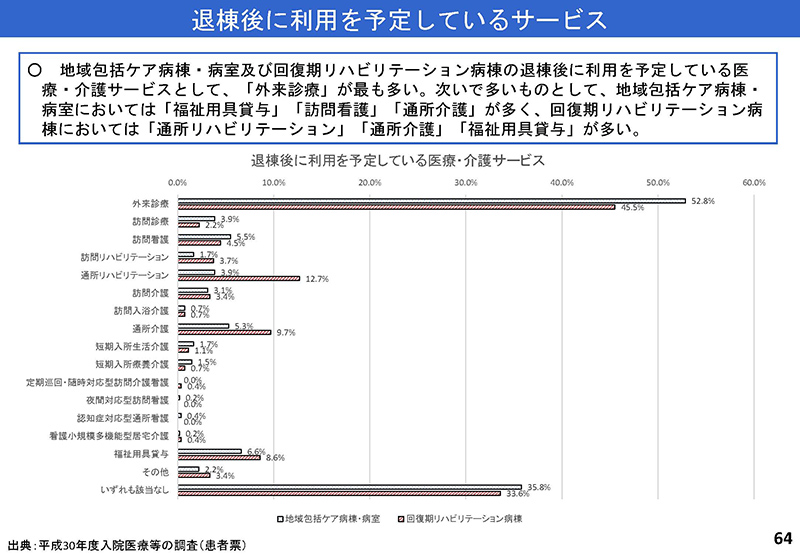
〇神野正博委員(全日本病院協会副会長)
64枚目に、退棟後に利用しているサービスというのが出ております。地域包括にしても回リハにしても、退院したら「さよなら」というわけじゃなくて、そのあと、どうつなげるかという話になるんだと思うんですけど、
この外来診療を除くと、例えば、外来診療に毎日来るはずないので、おそらく長期スパンの中での外来診療だというふうに思いますけども、
除くと、やっぱり通所リハビリテーションとか通所介護、デイケア、デイサービスですよね。それから福祉用具貸与と。
どっちかというと介護保険系のサービスが増えているわけですよね。
そのへんのつなぎの話というか、回復期リハまではバリバリの医療をやってて、そして退院したら一気に介護に行くという、そのつなぎのところを退院支援を含めて、何か強化してあげる必要があるのかなというふうな気がいたしました。
で、だから、「もう医療は知らない、あとは介護でよろしくね」っていう話じゃないんで、介護をどう、この、
今も、回リハから病棟の看護師が在宅に行くことに対して評価しておりますけども、病棟のリハスタッフとか、リハ医とか、看護師とか、そういう人たちが在宅のサービスにつなげていくようなところに、
もうちょっと、両方つなぐような役割というのを入れる必要があるのかなというのを、この64ページを見て思いました。以上です。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございます。ほか、いかがでしょうか。
はい、池端委員、どうぞ。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
今、神野委員のお話の続きなんですけど、
これは、時々こう言われて、私はそんなことはないとは思うんですけども、
今、退棟後のリハビリテーションが必要、当然必要ですけれども、その退棟前に、例えばガンガン9単位も取れるから9単位やって、退棟後に本当にゼロに近くなってしまうっていう、そういうギャップが本当にあるのかどうか。
となると、退棟前にどの程度、単位やってるのか、その退棟前1週間とか2週間のリハビリ単位数っていうのは、これは出すことはできるんでしょうか。そのへんは難しいですか。
.
〇尾形裕也分科会長(九州大学名誉教授)
これは、事務局、いかがでしょうか。
.
〇厚労省保険局医療課・木下栄作課長補佐
おそらく、そもそも退棟した患者さんがそんなに多くないっていう前提がある中で、
まあ、いわば、その患者票という意味においてですね、それが少ない状況におきまして、どこまで分析できるのかっていうのはあろうかと思います。
.
〇尾形裕也分科会長(九州大学名誉教授)
ほか、いかがでしょうか。
(しばらく沈黙が続く)
よろしいですか。(苦笑)
71ページに論点が示されておりますけれども、いかがでしょうか。(委員ら、笑い)
(しばらく沈黙が続く)
はい、田宮委員、どうぞ。
〇田宮菜奈子委員(筑波大医学医療系教授)
今の、介護サービスにつなげるところのお話が出ましたので、私はあまりここの実態を分かっていないところがあるので教えていただきたいんですけど、
ケアマネさんが、どのぐらいにどの時点で関わっているのかなっていうのを、ちょっと疑問に思いまして。
もともと介護を利用している方が在宅から入院される場合は、もちろんそのへん問題ないんだと思うんですけども、
急性期からだんだん、回復期リハを経て、その、介護に至る場合って、どの段階でケアマネ……
やっぱりケアマネさんとの連絡っていうのが、スムーズな介護との連携にはすごく重要だと思うので、そういうことを考慮することも必要だろうなと思います。
今、実態とそのへんの対策がどんな感じなのかっていうのを、お分かりになれば教えていただければありがたい。
.
〇尾形裕也分科会長(九州大学名誉教授)
これはどなたがいいのかな、委員の中で。
.
〇石川広己委員(日本医師会常任理事)
はい。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、石川委員。
.
〇石川広己委員(日本医師会常任理事)
地域で地域包括ケアシステムをつくってるんでですね、ちょっとお話ししますが。
61ページの退棟先というのを見るとですね、もうこれは51.1%が自宅っていうことになっていますよね。
この退棟先のあれでですね、
あ、在宅医療の提供なしが51.1%で、提供ありが9.7%ですよね。
在宅医療の提供なしっていうことのですね、自宅に戻るためにはですね、相当な支援がないと、僕は難しいと思うんですよね。
やっぱり、そこらへんはですね、きちんとやっぱし、やられているか、かなり軽症の患者さんかどっちかなんですよね。これね。
っていうふうに、こうだけど、今までのデータの中だとそういうふうな推測しか成り立たないので、それは中医協(基本問題小委員会)の先生方で議論するときにはもう少し詳細な分析をしてもらうしかないかなと思います。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
それに関して。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、池端委員。
.
〇池端幸彦委員(日本慢性期医療協会副会長)
私も、お答えになるかどうか分かりませんけど、確かにケアマネさんって、この、
急性期に関しては入退院支援ルールができて、もう8割以上、入院時から関わることになってきているんですけど、
実は、転棟したあとに、回リハにそのケアマネが関わるかっていうことに対してあまりデータがないのと、
そこのデータが急性期からうまく移行してない、あるいはケアマネさんも移行していないっていうことがあるっていうことを、連携の会なんかでよく聞くんですね。
確かに、その回リハの時に、じゃあ、最初からケアマネがきちんと関わっているかどうかっていうのは調べる必要があるのかと感じます。
.
〇尾形裕也分科会長(九州大学名誉教授)
神野委員、どうぞ。
.
〇神野正博委員(全日本病院協会副会長)
ただ、その、回復期リハ、このFIM利得がありますので、入棟時は、できれば、
回リハ側から言わせていただくと、より早期の、病状早期のうちから入棟していただいて、FIMが悪いうちから入れていただいて、頑張って頑張ってリハビリして良くすると、FIMを良くするというのが1つの使命。
そうすると、どの時点でケアマネさんに話すかで、おそらく入棟時にやると、相当、介護度悪いですよ。
で、それが1カ月、2カ月リハビリすると、さっきの(議論にあった)ADLがすごく良くなると。
で、その時点で、介護保険の申請をするかによって、結構、介護度は違ってくるという、
今度は介護保険側の、介護保険の審査の側の、ちょっと問題があるのかなというふうな気がいたします。
まあ、私のところには回リハありますけど、非常に、もう入棟早期から連携は取ってますけど、どの時点で介護保険の申請をするかっていうのは非常に難しいというふうに聞いております。
.
〇尾形裕也分科会長(九州大学名誉教授)
牧野委員、どうぞ。
.
〇牧野憲一委員(旭川赤十字病院院長)
この問題に関して急性期の立場から言わせていただきますと、
回リハに送るような患者さん、例えば脳卒中ですとか、大腿骨の頸部骨折、これはもうほとんどパス、うち、急性期病院って大体、連携パスを使ってますから、
これに関しては、ケアマネさん関係なく、直接、地域連携のシステムを通してリハビリ病院に移っていただくと。
で、そこで初めて介護系のサービスに行くということで。
ただ、自宅に帰る可能性のある患者さんですね、ですから逆にいうと回リハに行かないような方、これに関しては早期からケアマネさんなんかと連絡を取りながら在宅(療養)に向けた準備はします。
ですから、そこはかなりしっかりと切り分けた対応を取るということをしてます。
.
〇尾形裕也分科会長(九州大学名誉教授)
田宮委員、よろしいでしょうか。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
それじゃ、課題もありそうな……、
「回復期」リハっていう視点で、やっぱり見ていく必要があるのかなと思いました。ありがとうございます。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ほかはいかがでしょう。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
すいません。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、どうぞ、田宮委員。
.
〇田宮菜奈子委員(筑波大医学医療系教授)
今の、ケアマネさんの連携のことをお話しさせていただいた背景は、やはり「どういうケアをされているのか」というのを把握して、必要なサービスの提供っていうのをケアマネさんに考えていただくという意味で、
さっき、(地域包括ケア病棟の議題で)神野先生がおっしゃった最初のほうの議論ですけど、
〇神野正博委員(全日本病院協会副会長)
(前略) 例えば、ある程度、医療依存度の高い人が在宅で管理されてると。で、その方々は、医療依存度が高いばっかしに、介護保険のショートステイ等を利用できないんですよね。ショートステイの場所っていうのは、24時間ドクターとかナースがいない所、いっぱいありますから、で、そういう所に持っていけないと。で、そういった意味では、もしかしたら、この、例えば、「レスパイト的に在宅医療を支える」という意味合いで(地域包括ケア病棟に)予定入院させて、そして医療依存度の高い人をきちんと病院で診て、24時間、医師も看護師もいる病院で診て、そしてADLを良くしてお返しするというような機能というもの、これは今まであんまり言われなかったかもしれないですけれども、そういった機能というのは、これから在宅医療が非常に増えたときに、そこを、家族がつぶれてしまってはいけないわけですから、そこをきちんとカバーしていく機能というのを、やっぱり「在宅医療を支える病棟」としての地域包括ケア病棟の1つの機能として、もっと大きく言ってもいいんじゃないかなというふうな気がいたしました。(後略)
やっぱりレスパイトの機能が多いんじゃないかっていうことをおっしゃってましたけど、本当にそうだと思うんですよね。医療ニーズが高くても、やっぱりレスパイトは必要で、そうなってくると、やっぱり今の段階だと病院でやることになるので。
そういう意味でも、ケア全体を、生活の場も見ていて医療ニーズも見ている、つなぐ人材として、ケアマネさんというのは1つ、それを担うべき人材で、
本当に担えているか、全部かどうか分からないですけど、
そういう意味では、今回の回復期リハとか地域包括ケアとか、そのへんを含めてこう、流れを見て、家族の状況も分かっている人ととしてケアマネは適宜、切れ目なく入れていく方向っていうのをなんとか考える必要があるかなとは思っております。
.
〇尾形裕也分科会長(九州大学名誉教授)
はい、ありがとうございました。はい、石川委員。
.
〇石川広己委員(日本医師会常任理事)
「参考」のほうの64の所にですね、「退棟後に利用を予定しているサービス」という表があると思うんですけれども、
このへんのところでね、これをきちんと、もうちょっと詳細に、ケアマネの利用だとか、そういったことが分析できていればいいんじゃないかなと思うんですけれども、
ここは、ちょっと、
通所リハビリテーション、通所介護、福祉用具だとか、そんなようなデータが出ていますので、そこまで踏み込んであればですね、
結局、今は医療と介護の連携っていうのは相当重視されてるわけですから、そこまで踏み込んだ調査ができればっていうふうになるんじゃないでしょうか。
.
〇尾形裕也分科会長(九州大学名誉教授)
ほか、よろしいですか。
はい、ほかにご意見等もないようでございましたら、本件にかかる質疑はこのへんにしたいと思います。
続きまして、「DPC/PDPS等作業グループの分析についての報告」でございますが、まず事務局から資料の説明をお願いいたします。
(後略)













-1-185x130.jpg)








【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
_2023年8月2日の総会-1-190x190.jpg)

_2023年6月21日の中医協総会-190x190.jpg)








_2022年8月3日の中医協総会-190x190.jpg)















-190x190.jpg)


_20190807_中医協材料ヒアリング-300x300.jpg)





























