フォーミュラリーやポリファーマシーなど医薬品の使用に関する議論が沸騰している。6月26日の中医協総会では、院内フォーミュラリーの導入を診療報酬で誘導することに支払側も診療側も難色を見せた。ポリファーマシーについては、日本医師会の委員が「数の問題ではない」と主張した。約1時間にわたる議論をできるだけ再現したのでご紹介する。【新井裕充】
● 登録読者には、独自に作成した議事録(非公式)をお送りしています。
● ご登録方法など、詳しい案内をご希望の方は、資料請求のページをご覧ください。
厚労省は同日の総会に「医薬品の効率的かつ有効・安全な使用について」と題する資料を提示。その中で、フォーミュラリーに報酬を付けようとする意向を示したが、診療側も支払側もすぐには納得しない姿勢を見せた。翌日、病院団体の会合で次期改定をテーマに講演した医療課の筆頭補佐は、「課長が『困った』と言っていた」とつぶやいた。
「フォーミュラリー」という言葉はあまり聞き慣れない。F1で使われるレーシングカーをイメージするような響きだが、薬を使用する手順のようなものらしい。フォーミュラリーは薬剤費を削減する目的で使われるようだが、厚労省の医療課長はそうした「経済性の側面」をやや引っ込めて、むしろ「患者さんにとって有益なんだ」という主張を前面に押し出した。
ポリファーマシーについては、日本医師会の委員が「1処方当たりで医薬品数を数えるような報酬体系は見直していただきたい」「薬剤師が適切に処方医と連携することも重要」「保険者の取り組みも」などと環境整備の必要性を強調し、「その上で減らせる薬は減らす」とコメントした。
一方、支払側は多剤を減らしたあとの効果をフォローしているのかという難題を突きつけた。日本薬剤師会の委員は「退院後もしっかりと薬が増えないように、かかりつけ機能の中で、しっかりチェックしている」と説明した。
分割調剤に関する意見もあった。支払側委員は「認知度も低くて、仕組みも非常に煩雑」と苦言を呈し、「このまま継続しても分割調剤は2年たっても3年たっても絶対進まない」と見直しを求めた。
厚労省担当者の説明と質疑の模様は、以下のとおり。
[田辺国昭会長(東大大学院法学政治学研究科教授)]
次に、「医薬品・医療機器の効率的かつ有効・安全な使用等について」を議題といたします。
まず、医薬品の資料説明、質疑を行った上で、次に医療機器の資料説明、質疑を行わさせていただきたいと存じます。
事務局より資料が提出されておりますので、事務局のほうよりご説明をお願いいたします。
では医療課長、よろしくお願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
そうしましたら、資料「総ー4ー1」、「医薬品の効率的かつ有効・安全な使用について」ということで、ご説明をさせていただきたいと思います。
次期報酬改定に向けた議題ということで、本日まず、医薬品と医療機器、「総ー4ー1」が医薬品、(「総-4-2」が医療機器)というふうになります。
まず、2コマ目を見ていただきますと、本日ご用意しました資料につきましては2つ、まず「医薬品に関する現状」という資料と、それから「個別テーマ」、
そこにありますように、「重複投薬」「ポリファーマシー」「残薬への対応」ですとか、「後発医薬品の使用促進」「長期処方時の適正使用」「向精神薬の長期処方への対応」、それから「薬剤耐性(AMR)への対応」「その他」(革新的な新規作用機序を持つ医薬品等への対応、バイオ後続品の現状、フォーミュラリ-の現状)についてですね、
個別テーマ、それぞれに診療報酬等でどのように対応してきたのかということを、それからその現状について整理したものの資料を用意してございます。
3コマ目を見ていただきたいと思います。
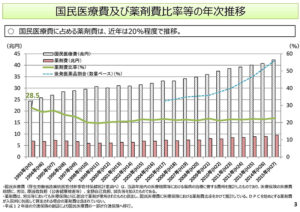
「(医薬品に関する)現状」のほうでございますけれども、これは国民医療費に占める薬剤費について、ということで、緑の折れ線グラフが薬剤費比率でございますけれども、近年は20%程度で推移をしているという状況でございます。
4コマ目でございます。
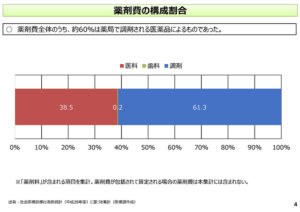
「薬剤費の構成割合」ということで、これは医科・歯科・調剤での薬剤費の割合ということで、約60%は薬局での調剤分というふうになります。
なお、これについては、薬剤費が包括されているDPCのような点数については集計には含まれないおりませんので、念のため説明をさせていただきます。
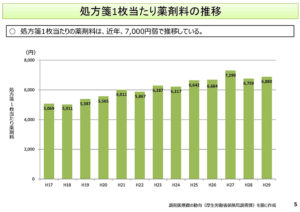
5コマ目でございます。処方箋1枚当たりの薬剤料の推移でございます。
薬局の調剤について、ということでございまして、処方箋1枚当たりの薬剤料は、近年7,000円弱で推移をしているということが分かると思います。
6コマ目を見ていただきますと、処方箋1枚当たりの薬剤種類数、1種類当たりの投薬日数の推移ということでございます。
処方箋1枚当たりの薬剤種類数、投薬日数についてでございますが、薬剤種類数は減少傾向、青い棒グラフのほうになります。それから、一方、投薬日数というのは増加傾向にあるということが分かるかと思います。
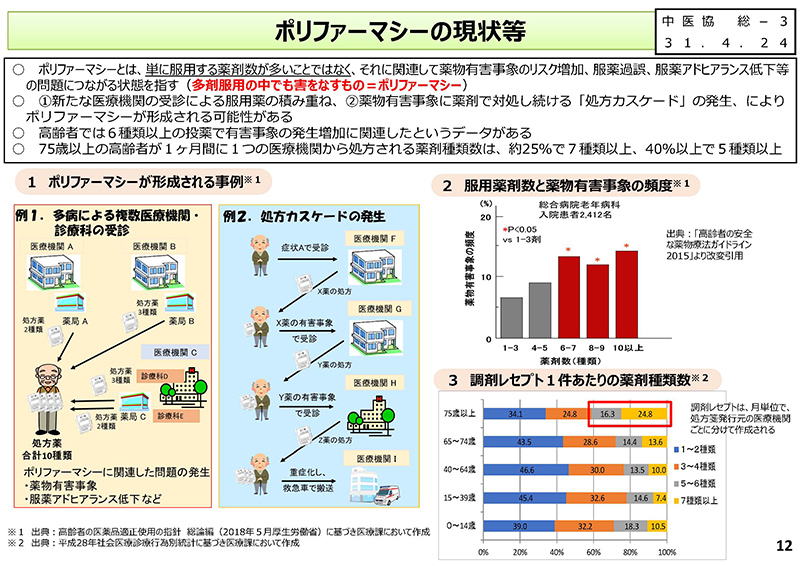
次に7コマ目を見ていただきます。これは年齢階級別にですね、薬剤種類数別件数の構成割合ということでございまして、1件当たりの薬剤種類数ということになります。
見ていただければと思いますが、年齢階級別のレセプト上の薬剤数について見ていただきますと、まず高齢になるほど、薬剤種類数が増えるということで、「7種類以上」というのが黄色い枠になっておりますけれども、高齢化すると増えるということでございます。
8コマ目でございます。
先ほどのは、いわゆるレセプトベースでございますけれども、患者さんのほうにこれは伺って把握した実態ということになります。
患者が全体として服用しているお薬について、患者調査で見ますと、65歳以上では約4割、80歳以上では約6割の患者で「7種類以上」のお薬を服用しているという状況が分かるかと思います。
これは以前、2号(診療)側のほうからご質問があったことに関して、あわせて資料として提供させていただきます。
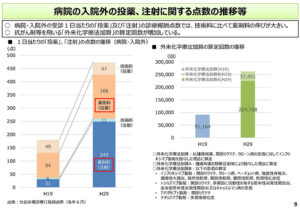
それから9コマ目を見ていただければと思います。これは病院での入院外の投薬、それから注射に関する点数の推移でございます。病院の入院外の薬剤料について、ということですが、左の棒グラフ、これ入院外の投薬、注射について平成19年と平成29年を比較しております。
技術料に比べて薬剤料の伸びが非常に大きいことが分かるかと思います。右の棒グラフ、これは注射の薬剤料の伸びというのが、外来の、前回でもご紹介をさせていただきましたが、抗がん剤治療が増えてきたということが要因として推測がされます。実際、「外来化学療法加算」の算定回数が増加しているということから、分かるかというふうに思っております。
次に10コマ目でございます。続いて「個別テーマ」のほうに移りたいと思います。
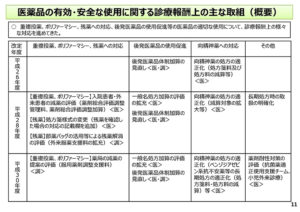
11コマ目を見ていただきますと、これは、医薬品の有効・安全な使用に関する診療報酬の主な取組として、平成26年、平成28年、30年、それぞれの改定ごとにですね、どのように取り組んできたのかということをまとめた1つの表にしておるものでございます。
重複投薬、ポリファーマシー、残薬への対応、それから後発医薬品の使用促進、向精神薬への対応──ということで、それぞれ記載をしております。<医>、<調>と書いてあるのは、これは医科点数表での対応、それから<調>と書いてあるのは、調剤報酬での対応ということで見ていただければ、というふうに思います。
次に、12コマ目を見ていただければと思います。以前、中医協で使用したことのあるものでございますけれども、これはポリファーマシーの現状についてまとめたものです。
ポリファーマシーについては、そこの定義にありますように、「ポリファーマシーとは、単に服用する薬剤数が多いことではなく、(それに関連して)薬物有害事象のリスク増加、服薬過誤、服薬アドヒアランス低下(等)の問題につながる状態」を示すものであり、「多剤服用の中でも害をなすもの」というふうに定義をされておるということでございます。
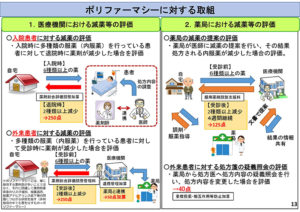
次に13コマ目を見ていただければと思います。
「ポリファーマシーに対する取組」として、まず「医療機関における減薬等の評価」ということでございまして、医療機関では入院患者の減薬を評価をしております。
一方、薬局のほうでございます。これは、減薬に関する薬局の処方提案、これを評価したということでございまして、これは平成30年に評価したものでございます。
続いて14コマ目を見ていただきたいと思います。これも中医協で以前にお示ししておりますけれども、厚労省の医薬・生活衛生局において「高齢者の医薬品適正使用の指針」というのを作成しておるという状況でございます。
15コマ目、16コマ目、この2コマ目については、ポリファーマシーの解消に向けた取組を2つ、例をご紹介したいと思います。

まず東京大学(医学部附属病院)での「解消に向けた具体例」ということでございます。
東大においては入院時に持参薬評価のテンプレートというのを用いまして、薬剤師がそこにあります7つのスクリーニング評価項目(①薬剤調整希望あり、②65歳以上で高齢者の安全な薬物療法、ガイドライン2015に該当あり、③薬剤管理能力の低下、④薬効重複、⑤効果や副作用の観点、⑥薬物間相互作用、⑦疾患や肝・腎機能の観点)、
この評価項目でスクリーニングを行って、これを基に医師が薬剤調整を検討しているというような取組をしているということでございます。
16コマ目でございます。これは、国立長寿医療研究センターの事例でございます。
医師、薬剤師、看護師等の多職種チームで対応している事例でございまして、患者スクリーニングのほうに情報収集して、多職種でのカンファレンスを行い、処方医にフィードバックをしているというような取組でございます。
続きまして、処方箋料の算定回数の年次推移でございます。黄色く塗っているものが7種類以上の内服薬投与というものでございます。7種類以上の薬剤を処方した場合に処方箋料が減額されております。
本スライドは、その処方箋料の算定状況でございまして、上のグラフは年間の処方箋料の算定回数でございまして、これは全体として微増となっておりますが、7種類以上の内服薬を投与した場合を見ますと、処方箋料の算定回数の割合は少し減少しているという状況でございます。
18コマ目を見ていただきたいと思います。こちらは処方料でございます。年間の処方料の算定回数は減少しておりますが、7種類以上の内服薬を投与している処方料の算定回数の割合も微減しているということかと思います。
次に19コマ目、「残薬解消に向けた薬局の取組の評価(外来服薬支援料)」というものでございます。
これは薬局での取組を評価したものでございまして、(薬剤の)一包化や(服薬)カレンダーによる支援、残薬の整理の取組というのを報酬上、評価しているということでございます。
20コマ目、見ていただければと思います。平成28年度の診療報酬改定で処方箋様式の見直しをしました。
残薬解消に向けた処方箋様式の見直しでございまして、医療機関と薬局が連携して、円滑に残薬確認と残薬に伴う日数調整を実施できるよう、平成28年の改定において処方箋様式の見直しを行ったというものでございまして、赤(字)で書いてありますように、薬局が残薬を確認した場合の対応のチェック欄というのを設けているものでございます。
次に21コマ目を見ていただければと思います。重複投薬・相互作用等防止加算、および外来服薬支援料の算定回数は増加傾向にあるということでございます。
(中略)
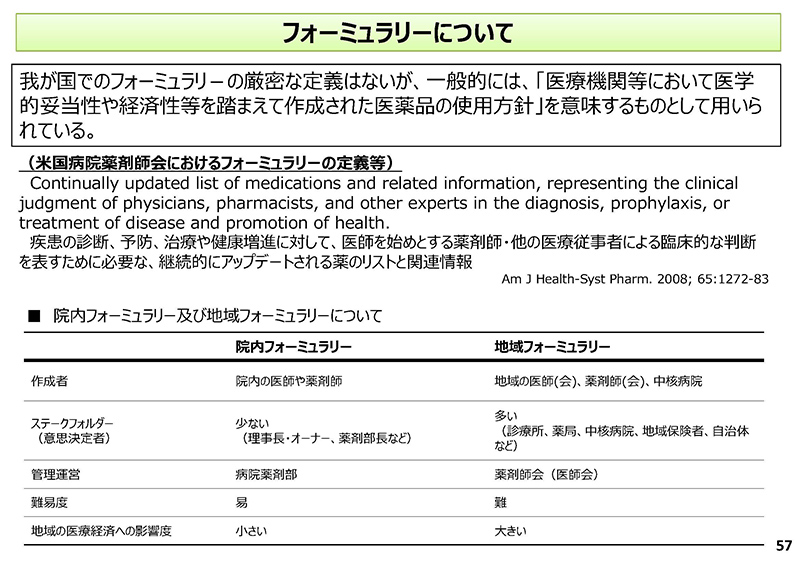
続きまして、これからはフォーミュラリーについて、ご説明をさせていただきたいと思います。
「フォーミュラリーについて」ということで、57コマ目にまとめておりますが、フォーミュラリ-の厳密な定義というのはまだありませんけれども、一般的には、そこにありますように、「医療機関等において医学的妥当性や経済性等を踏まえて作成された医薬品の使用方針」を意味するものとして用いられているというものでございます。
「フォーミュラリー」と言われているものには、「院内」と「地域」のものがありまして、下の表にその比較をしておるということでございます。
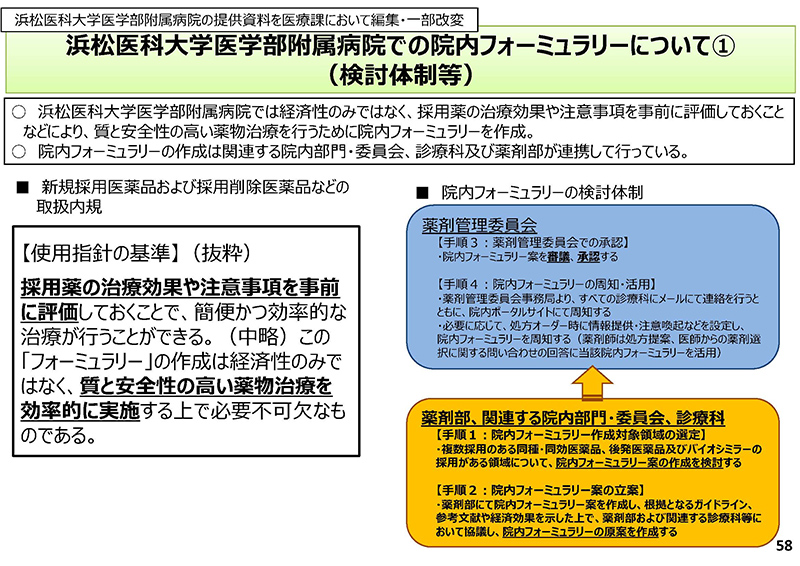
続きまして、これ(スライド58)は「院内フォーミュラリー」についてのご紹介でございます。
まず、浜松医科大学医学部附属病院での院内フォーミュラリーについてのご紹介でございます。フォーミュラリーというと、経済性に焦点が当たりがちでございますが、左の枠のほうにありますように、採用薬の治療効果や注意事項を事前に評価し、質と安全性の高い薬物治療を効率的に実施するためのものと位置付けられております。
右のフローにありますとおり、薬剤部などが院内フォーミュラリー原案を作成し、薬剤管理委員会で審議、承認するという手続きをもって、作られているというものでございます。
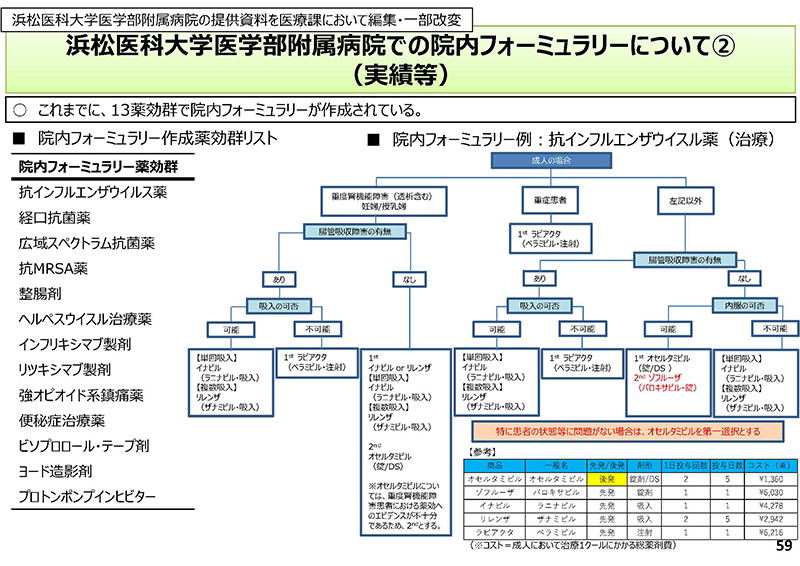
次に、59コマ目を見ていただきますと、これはご紹介でございます。
そのフォーミュラリーの実績ということで、左にありますように、浜松医科大学のフォーミュラリーリストということで、現在、13薬効群で 作られておるということでございます。
右側が例として、抗インフルエンザウイスル薬の実際のフローでございます。患者の状況によって使用する医薬品が規定されておりまして、特に問題がない場合は、オセルタミビルの後発品が第一選択薬となっているということでございまして、赤で書いてありますが、ゾフルーザが第一選択薬ではないというところかと思います。
次に、聖マリアンナ医科大学病院での院内フォーミュラリーについてのご紹介でございます。これは以前、中医協でもご紹介させていただいたものでございますが、まず、聖マリでございます。
飛ばさせていただいて、61コマ目。これは聖マリアンナ医科大学病院の院内フォーミュラリーについて、現在のリストにアップデートしたものでございます。
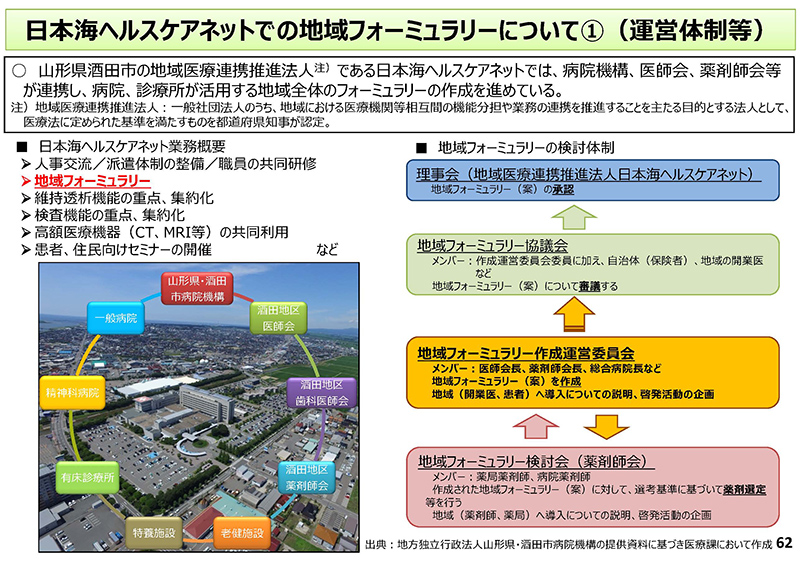
続きまして、これは「地域フォーミュラリー」について、ご紹介をさせていただきたいと思います。
日本海ヘルスケアネットで作られているものでございます。
右側の「地域フォーミュラリーの検討体制」のオレンジの枠囲みを見ていただければと思います。ここにありますとおり、医師会長、薬剤師会長、総合病院長から構成される委員会で検討をされまして、「地域フォーミュラリー協議会」で審議し、理事会で承認されて設定されるという流れになっております。
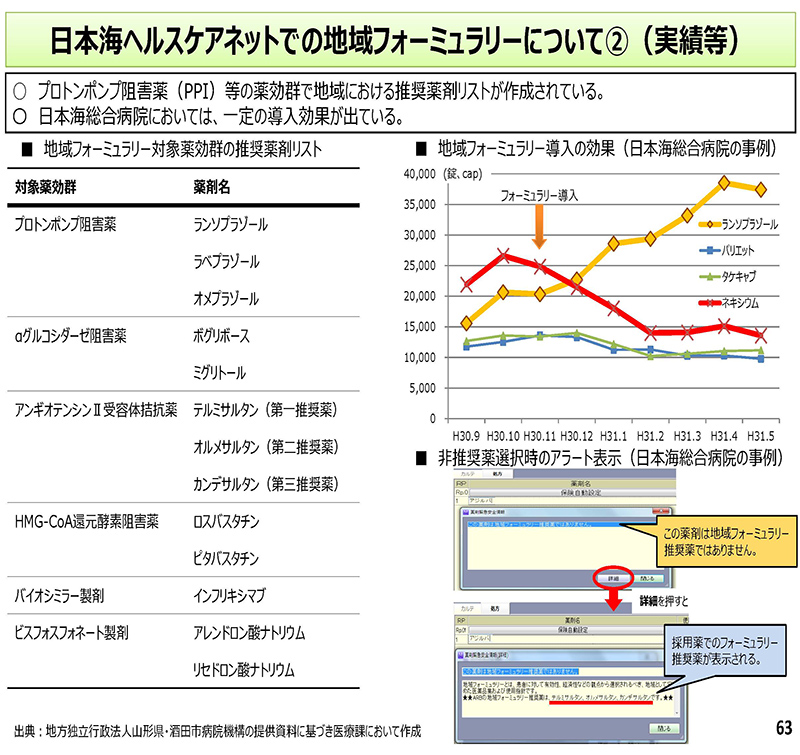
63コマ目を見ていただければと思います。
この日本海ヘルスケアネットでの実績ということで、左は対象とする薬効群のリストとなってます。
右上は日本海総合病院での導入の効果ということでございまして、見ていただきますと、フォーミュラリーの導入後、ネキシウムの使用が減少し、推奨薬であるランソプラゾールが増加しているということが見て取れるかと思います。
続いて64コマ目を見ていただければと思います。
地域フォーミュラリーの地域への影響、これを、参加しています酒田市病院機構のほうでまとめていただいたものでございます。
患者への影響と可能性ということでございますけれども、患者負担の減少、それから医療機関や薬局での在庫減少による経済的なメリットが挙げられておりますが、
それ以外にも、メリットとして、患者においては薬剤が絞られることによって、患者さんの目から見ても重複投薬やポリファーマシーが分かりやすくなって改善につながると。
それから医療機関においては、「紹介・逆紹介」を経て薬剤の使用品目が収束しまして、患者の管理が行いやすくなる。また、薬局においては病院薬剤師と薬局薬剤師の連携が密になるといったような影響を挙げていただいております。
65コマ目を見ていただければと思いますが、これは「後発医薬品の評価基準」ということですが、
参考として挙げておりますが、後発医薬品のうち、どのメーカーの物を選ぶのかについて、評価基準をスコア化するという手法が採られておりますので、紹介をさせていただきます。
注目すべき点としては、④に「薬価」というものがありますが、これは最大でも1点であるのに対しまして、①「生物学的同等性試験」では、例えば5品目であれば最大5点。原薬の安定性供給では最大3点と。そういうような、価格以外の観点というのが非常に重要視されて選ばれていると。また、これを透明性を持ったかたちで選ばれているということが重要かと思います。
現状について、まとめております。
67コマ目、「論点」ということでございます。
「論点」としては、重複投薬、ポリファーマシー、残薬への対応、バイオ後続品を含む後発医薬品の使用促進、それから長期処方時の適正使用、薬剤耐性(AMR)への対応等、医薬品の効率的かつ安全で有効な使用等について、これまでの診療報酬上の対応やその他最近の状況を踏まえ、どのように考えるか、
ということで論点を提示させていただいております。以上でございます。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
はい、ありがとうございました。
ただいま説明につきまして、何かご質問等がございましたら、よろしくお願いいたします。
では松本委員、お願いいたします。
.
[松本吉郎委員(日本医師会常任理事)]
はい。ではまず、66ページと67ページにある現状と論点に沿って、ご質問いたします。
1つはですね、重複、残薬、ポリファーマシーについてですけれども、残薬の最大の原因は長期処方と思いますけれども、1処方当たりの医薬品の数の制限や、2剤減らすことによる加算の対応も、長期処方が増える要因になっているのではないかと思います。
また、複数の診療科にかかれば1処方当たりの医薬品の数の制限をしたところで無意味であるということも、これまで中医協等でも指摘しております。改めてですね、1処方当たりで患者さんの医薬品数を数えるような報酬体系は見直していただきたいと思います。
地域包括診療加算、診療料の要件にあるとおり、医薬品の種類が増えがちな患者さんに対して、医師による適切な服薬管理が行われるよう、診療報酬を含めて環境整備することが重要かと思います。
一方、1処方当たりの医薬品が多い場合に院内、あるいは院外の薬剤師がより注意深く、適切に処方医と連携することも重要かと思います。
ポリファーマシーにつきましては、患者さんの病態を総合的に判断することが必要かと思います。医薬品の数が増えれば、相互作用や副作用等の危険が高まることについて、患者さんから積極的に、医師、薬剤師に相談するような意識付けをですね、これは保険者の側からも取り組んでいただければいいのではないかというふうに思います。
その上で、減らせる薬は減らすということを、やはり医師が行っていくべきだというふうに思います。
国と保険者は、後発医薬品使用促進の啓発に力を入れたときのように、患者さんへの安全面の観点での啓発活動も考えていただけなければならないというふうに思います。
それから、後発医薬品の使用促進ですけれども、後発医薬品やバイオ医薬品の使用促進については理解しております。これについては協力したいとも思いますが、しかし同時に、適切な診断の下で、一定程度の後発医薬品への変更不可が残る可能性があることは理解していただきたいと思います。
各メーカーは、品質保証、品質確保、安定供給、情報提供をしっかりとお願いしたいとも思います。
長期処方ですけども、37ページ(平成28年度診療報酬改定──長期投薬の取扱の明確化、薬局における分割調剤)にあるように、平成28年度で予見することができる必要期間に従った投与量が適切に処方されるよう取り扱いの明確化が行われましたので、実効性が伴うように施策を講じるべきだというふうに思います。
長期処方が、重複、残薬、ポリファーマシーの要因に非常に強くなっていますので、患者さんの安全および医薬品の廃棄を減らすという観点からも対策が必要だというふうに思います。
薬剤耐性の対応ですが、前回改定で抗菌薬の適正使用を推進しましたけれども、46ページにあるように成果が出ていることは評価できるというふうに思います。
もう1点、「その他」の所でフォーミュラリーについてですけども、病院においては、ずいぶん前から学会の診療ガイドラインなどの医学的知見も踏まえて採用薬を会議で決定することが行われています。
経済性も当然、経営上の課題として加味されるのが普通です。公立病院等で後発医薬品採用リストを公開されていることがありますけども、このリストもその1つかと思います。
それが、最近では「フォーミュラリー」という名前に変わって地域で発展している状況があることと理解していますが、
また、以前と比べると、病院薬剤師がしっかりと医薬品情報を整理して採用会議に臨んでいる病院も増えているということは非常に好ましいことだと認識しています。
フォーミュラリーを地域拠点の医療機関が公開することで、診療所が地域の拠点病院の採用薬を参考にすることができ、もしかすると、地域で協力して一括購入する所もあるかもしれません。
ただ、その一方で、その地域で採用している医薬品が、万が一、メーカーや急な市場撤退があった場合、他のメーカーの代替薬を遅滞なく地域で選定し、卸が地域の全医療機関に速やかに納入できるのか、このへんは卸の対応も含めて考える必要がありますが、国として、ここはどう考えていらっしゃるかはお聞きしておきたいと思います。
それから、採用薬については、医療機関レベルでも地域レベルでも検討の場があることは良いことだと思いますが、これは、ある意味、中医協での報酬とは別のことなのかなという感じもいたします。
あと、フォーミュラリーについてですけども、1つ懸念があるのは、やはり大手調剤等がこういったところで主導をしてですね、非常に偏ったフォーミュラリーにならないようにということだけは(苦笑)、ちょっと念を押しておきたいなというふうに思いますが、この点についてもいかがでしょうか。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。まず、ご質問がありました、地域で採用している医薬品が、万一、メーカーによる回収ですとか、撤退があった場合に、卸がちゃんと対応できるのかというようなお話があったかと思いますが、
ただ、このフォーミュラリー自身は、その薬に全く、(その薬)以外が使えないと、絞り込むというようなことでの推奨というかたちは、地域のフォーミュラリーでは今までされておりません。
基本的には、薬局、当然、在庫管理が非常に、ある程度のボリュームのものが、そのお薬になるとは思いますけれども、それ以外のお薬が全く供給されていないという状態でないというふうにはお聞きしておりますので、
いきなりそのお薬がなくなったために、その地域でほかの薬が使えなくなるというような状況にはならないのではないかというふうに思っております。
.
[松本吉郎委員(日本医師会常任理事)]
まあ、そうならないように、しっかりとお願いしたいと思います。
もう1点のほうをお願いします。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では薬剤管理官、お願いいたします。
.
[厚労省保険局医療課・田宮憲一薬剤管理官]
フォーミュラリーの策定に当たっての薬局の関与とか、そういったところの観点のご懸念かと思いますけれども、
基本的に、フォーミュラリーにつきましては、57コマ目でも、一般的には医療機関等において、医学的妥当性や経済性等を踏まえて作成された医薬品の使用方針を意味するものということで使われていると思いますけども、
その、浜松医科大学付属病院とかでもですね、フォーミュラリーにも書かれておりますように、薬物療法の質と安全性の高い薬物治療を行うためにですね、そういったフォーミュラリーを定めて、しっかりそれに基づいて、院内、あるいは地域で取り組んでいくということだと思いますので、
そういったことがやはり徹底されるということが重要ではないかというふうには思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では松本委員、お願いいたします。
.
[松本吉郎委員(日本医師会常任理事)]
はい。先ほど、意見の中で話しましたけども、報酬のこととは別だと、フォーミュラリーについてお話をしましたけれども、今後、フォーミュラリーについて、診療報酬で対応するとかっていうことはないという、そういった理解でよろしいでしょうか?
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。それも含めて、ここで議論をしていただきたいというふうに思っております。
私どもとしては、確かに、単なる病院の経済性だけという話だとか、いう話ではなくて、ここにありますように、若干、質だとか、安全性というような問題に関しての効果というものもあると認識していますので、それも含めてご議論いただければというふうに思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
よろしゅうございますか。ほか、いかがでございましょう。
では今村委員、お願いいたします。
.
[今村聡委員(日本医師会副会長)]
ありがとうございます。私のほうから2点あります。
まず、1つは、重複投薬・相互作用等の防止加算というものが現在あると。これは、調剤薬局のほうで、医療機関に対して問い合わせ等をしたときの加算だというふうに理解をしております。
これはこれで、非常に重要なことだと思います。重複投薬ということで、同じ医療機関から複数の診療科で同じような薬が出てくるとか、あるいは他の医療機関から同じ薬が出てくる。これを連絡していただくのは、大変大事なことですし、
それから、「この薬とこの薬はもともと飲み合わせが悪いから一緒には飲めませんよ」というのが違う医療機関から出ているということで連絡をいただく。これはもう当然のことだというふうには思っております。
一方、ポリファーマシー対策ということで、これは数の問題ではないと。で、「明らかに、この薬とこの薬は飲み合わせが悪い」っていうのは、当然、害が出ることは分かっているわけですけど、
数が多いから悪いわけではないけれども、その数が多ければ、それだけいろいろな薬同士の関係というものが複雑になってきて、個人、個人にはよりますけど、何が起こるか分からないと。
そのポリファーマシー対策をですね、東大の例とか、国立長寿医療研究センターの例が出ていますけれども、相当に大勢のスタッフが時間をかけて対応されている。
特に、病院薬剤師さんの役割っていうのは非常に重要だというふうに思っておりますし、いつも毎度申し上げますけども、この病院薬剤師さんの仕事っていうのの重要性っていうのは改めてここで強調したいと思います。
それから、もう1点、いわゆる処方日数の話ですけども、30日を超える生活習慣病薬が出ているのは3割以上あるというようなデータを出していただいていますけど、
これ、どういった医療機関から長期処方になっているかっていうデータ、今回はちょっとお示しいただいていなくて、前にあったのかもしれませんけれども、改めてぜひお願いしたいと思います。
というのは、今、いわゆる医療機能の分化のお話があってですね、やはり、例えば60日とか、90日とか、120日みたいな処方を出されるような医療機関も現実にあります。数はそんなに多くないんですけど。
で、そういった安定したですね、いわゆる患者さんをですね、病院でずっと診ておられるっていうことは、病院の医師に対する、この、いわゆる現在の働き方改革に逆行するようなお話でもありますしですね、機能分化をしっかり進めていただくという意味でね、非常に重要だと。
あるいは、そういう長期間出るっていうのは、先ほど松本委員からもありましたように、これは残薬の問題にもつながってまいりますので、ぜひともデータをちょっと出していただいて議論させていただければと思います。以上です。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
はい。ありがとうございました。ほか、いかがでございましょう。
では城守委員、お願いいたします。
.
[城守国斗委員(日本医師会常任理事)]
はい。ありがとうございます。
今、松本委員、そして今村委員からお話があった多剤、そして残薬等の問題なんですけども、基本的にですね、今、お話、両委員がされたように、高齢者になられるとですね、人によっては疾病数が増える。それによって服用する薬剤の量も多くなるということは当然あり得ることであって、
しかし、現在のですね、制度においては、減薬をですね、評価するという制度とともにですね、多剤を減額するという、こういう体制は、やはりこれから高齢者の方がですね、非常に増えていく中においては、なかなかその個別性をですね、正しく評価できていないのではないかなあというふうに思いますので、
そのあたりですね、しっかりと選定要件で、その減額ができないようなかたち等をですね、しっかりと検討していただきたいと思います。
その中でですね、39ページ(医薬品の適正使用の推進)なんですけども、このベンゾジアゼピン系の向精神薬の適正化という項目なのですが、これも少し細かいお話で申し訳ないですが、
精神科的にはですね、やはり向精神薬、ベンゾジアゼピン系を含めてですけども、その量をですね、変更するということは、その患者さんにとってみて、かなり大きな影響が出るということは、精神科としてはほぼ常識になっているはずではあります。
現在において、その単剤化に向けて、治療の方針が変わってきているということは重々承知していますし、正しい方向ではあろうとは思いますけども、
しかし、難しい症例というのは多々ありますので、そういう人に対してですね、この減薬をしていくという、この流れがですね、
例えば、40のスライド(向精神薬及びベンゾジアゼピン受容体作動薬等の数量の推移)では、向精神薬の数量は横ばい、そしてベンゾジアゼピンに関しては減少傾向にあるというふうな、こういう分析がありますけども、
これ、例えば、精神科を標榜されている先生と、そして内科系、ないしはその他のですね、先生との、要するに処方によって、この、要するに傾向がどうなるのかっていうデータを持っておられるかということをお聞きしたいのが1点と。
そして、もう1点はフォーミュラリー。先ほどから出ておりますが、このフォーミュラリーのですね、院内において一定程度のフォーミュラリー的な制度、体制を組んでいくということは理解していきますが、
これを地域に広げていくと。そして、さらにこれを厳格化していくということになりますと、その地域においてですね、先ほどから述べていますように、人によっては「こっちのお薬のほうがよく効く」とかいう個別性というのは多々あるわけですよね。
ですから、その個別性というものがですね、かなり、要するに、制約を受けるということにもなりますので、あまりですね、このフォーミュラリーというのは、地域にわたってですね、厳格に適用していくというのはいかがかなというふうに思います。
その中において、64のスライドではですね、その地域フォーミュラリーが患者さんや医療機関に与える影響というふうなかたちで出ておりますが、
これ、このフォーミュラリーって、諸外国ではかなり進んでいるところも多いと思うんですが、いわゆるメーカー、企業さんにですね、与える行動変容というのがどういうかたちになっているのかというデータをお持ちならば、お教えいただきたいと思います。よろしくお願いします。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
2つほど、ご質問があったと思いますけど、手元の資料等で答えられますか。
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。まず、向精神病薬の件でございますけれども、これについては、NDBデータ等で分かるものがあればですね、お示しするように、ちょっと探してみたいというふうに思っております。
ただ実際、これは経過措置がございまして、実際に適用するのは今年の4月からという状況でございます。そのちょっと前の、この診療報酬上の対応の前の段階での分析ができるかどうかっていうことを、ちょっとやらせていただきたいというふうに思っています。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では薬剤管理官、お願いいたします。
.
[厚労省保険局医療課・田宮憲一薬剤管理官]
はい。城守委員からご質問がありましたフォーミュラリーの諸外国での企業への行動変容に対する影響というところでございますけれども、
すみません、手元にはそういったデータ、そういった情報はございませんので、もし何か確認することができるか少し調べさせていただく、検討させていただければと思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ほか、いかがでございましょう。
では吉森委員、お願いいたします。
.
[吉森俊和委員(全国健康保険協会理事)]
はい。ありがとうございます。
13ページのですね、ポリファーマシーに対する取り組み、これはちょっと個別の話で申し訳ないんですけども、28年度に、この医療機関における評価の、「薬剤総合評価調整加算」および「(同)管理料」について設定されたわけで、
例えば、外来に対する管理料においては、4週間以上経過した6種類以上の内服薬を受診時に、この、2種類以上減少した場合に評価するっていうんですけれども、
この評価の要件としては、4週間以上継続すると見込まれる場合に算定すると、こうなっていたと思うんですけれども、
ですから、受診時に2種類減少しただけではなくて、その後も継続して適切な管理指導していくことこそが薬物有害事象のリスク低減効果の観点からも重要な取り組みであるというふうに考えておりまして、それこそが報酬上での評価に値するというふうに考えますけれども、
具体的に、4週間以上継続が見込まれる場合というふうに判断するのは、例えば、管理料に算定された患者が、その後、どのような状況にあるのか、追跡調査のようなことをある程度実施して把握しないと分からないのではないかというふうに考えていますけれども、
また、薬局との連携での50点加算もそうですけれども、有機的に他の報酬と連携して、継続的なコントロールができているのかどうかフォローし、チェックすることが必須要件であると考えますけれども、そういうような考え方でよろしいのか、まず、お聞きしたいんですが。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では薬剤管理官、お願いいたします。
.
[厚労省保険局医療課・田宮憲一薬剤管理官]
すみません。ご質問は、薬局のほうの点数ということでしょうか。
.
[吉森俊和委員(全国健康保険協会理事)]
いやいや、医療機関における減薬の評価で、例えば、その、13ページの外来患者に対する減量の評価、これって4週間以上継続すると見込まれる場合に算定するっていうふうになっていたと思うんですけれども、
その4週間以上継続するっていうのを、どういうふうにフォロー、チェックしているのかっていうのが、まず。で、それが1つの要件だというふうに考えてよろしいのかという質問です。
.
[厚労省保険局医療課・森光敬子課長]
はい。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。基本的には、この「見込まれる」というのは、入院患者が、その後の退院時にですね、見込むということでございまして、
おっしゃるとおり、その後のフォローと、4週間後まで、そこまで継続しているかどうかっていうところについては、データとして何かフォローしているということを求めているわけではございません。
ただ、これ、退院時の処方と、それから退院時の申し送りという中には、当然、このお薬をこういうふうなかたちで投与していますというようなことは引き継いでいただいているというふうに考えております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では吉森委員、お願いいたします。
.
[吉森俊和委員(全国健康保険協会理事)]
現実的にはですね、今、言った退院時というか、入院患者に対しては実行、それからフォローはしやすいんだろうと思いますけれども、
この外来患者についてのケースっていうのは、具体的にどうやってフォロー、チェックして、4週間継続しているかっていうのをやっているのかっていうのは、教えていただけます?
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では・・・、事務局じゃなくて、有澤さん?
.
[有澤賢二委員(日本薬剤師会常務理事)]
はい。ありがとうございます。
恐らく、外来においてはですね、退院後もしっかりと、薬が増えないようにっていうことで、かかりつけ機能の中で、しっかりチェックをしていると考えています。
.
[吉森俊和委員(全国健康保険協会理事)]
具体的には、かかりつけ医にかかってなければ・・・、
だから4週間継続って、これ、確か要件として入っている。見込まれるっていうことはどう判断するか、ですけれども。
で、言いたいことは、やはりここのところで、2種類減少、4週間継続のフォロー、チェック対応というのが、どういうふうに実効性があるようなかたちの要件設定というか、制度として、明確化されているのかっていうのは重要な論点だというふうに思いますし、
薬局においてもそうですけれども、やはり、このへんのフォローアップの体制っていうのは、こういうふうに減薬効果を見ていくには、やはり実効性を担保する意味でも非常に重要な論点だと思いますので、
そのへんについて、今後議論を進める必要があるんじゃないかというふうに、これは1つの意見です。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では幸野委員、お願いいたします。
.
[幸野庄司委員(健康保険組合連合会理事)]
はい。今まで出た意見と重複する部分もあるんですが、長期処方と、それから後発医薬品、フォーミュラリー、それから向精神薬について意見と、それと事務局への見解を、ちょっと求めたいと思います。
まず、長期処方なんですが、増加傾向があるということで、これは本当に何とかしなきゃいけない緊急な課題だと認識しております。
で、その対策として、28年度改定で分割調剤という仕組みが取り入れられて、30年度では処方箋の見直しっていうのが行われたんですけど、健保連がちょっと独自に調査して、これ、夏にまた提言しようと思っているんですが、分割調剤がどれだけ進んでいるかっていうのを30年改定前後で調べたんですけど、
改定前では、たったの0.05%しか分割調剤が算定されてなくて、改定後は、逆に0.04%っていうふうに減少しているっていう数値が出たんですね。
ということで、分割調剤っていう仕組みは取り入れられたんですけど、なかなかこれ、認知度も低くて、仕組みも非常にこう、煩雑で、処方箋を3回に分けるんだったら3枚に分けなきゃいけないとか、技術料も3分割にしなきゃいけないとか、
非常に、薬局にとっても患者にとっても煩雑な仕組みで、たぶん、これをこのまま継続しても、分割調剤は2年たっても、3年たっても絶対進まないと思います。
ということで、この分割調剤っていうことを進めるのであれば、薬局にとっても患者にとっても、もっと分かりやすく、活用しやすいような新たな制度を検討していくべきじゃないかというふうに思ってます。そのへんの見解はあとでお伺いしたいと思います。
あと、フォーミュラリーなんですが、これは、やはり、もう、後発医薬品の推進というところと一緒だと思います、課題としては。
フォーミュラリーを促進していくこと、すなわち後発医薬品を推進していくということにつながるということで、まずは(関係学会がガイドラインを作るべきで)、
諸外国の例を見ると、関係学会がそのガイドラインを作っているんですが、ここにはフォーミュラリー的な考え方も必ず入っているというにもかかわらず、なぜ日本の学会が作るガイドラインには、このフォーミュラリー的な考え方が入らないのか。
そこについては、行政が何らかのかたちで関与できないのか、そのへんについてもお教えいただきたいと思います。フォーミュラリーを進めていくのであれば、まずは関係学会がガイドラインを作っていくということを進めるべきだと思います。
これを診療報酬で、地域フォーミュラリー、院内フォーミュラリーにしても、診療報酬で誘導していくっていうのはちょっと違うかなというふうに考えております。
で、あと、院内フォーミュラリーにつきましては、聖マリアンナ(医科大学病院)みたいにしっかりとやられている所があって、
で、DPC病院では自分の利益の効率化にもつながるので、これは自助努力でできるところじゃないかということで、当然実施していただきたいというふうに思います。
それから、地域フォーミュラリーも今、だんだん進んでいて、協会けんぽさんなんかは、医師会、薬剤師会と連携して静岡でやっておられるという話も聞いておりますが、
これ、保険者もですね、参加することによって地域フォーミュラリーを全国展開するような仕組みをやっていくっていうことが一番いいんじゃないかなというふうに思います。
これも健保連、どれぐらいの規模で薬剤費の適正化につながるかっていうのを分析してるんですけど、これ、生活習慣病の対象薬剤だけでかなりの額、今は精査した分で数字は申し上げられないんですが、数千億単位で、薬剤費の適正化につながるということで、ぜひやっていくべきで、
フォーミュラリー、フォーミュラリーって言っても、厳格な、なんかルールを作るっていうことじゃなくて、効能・効果が一緒であれば、まずは後発医薬品を第一選択薬とするっていうこと、それだけでフォーミュラリーになると思うんでですね。
それを作ることによって後発医薬品の推進にもつながりますし、これはぜひやっていくべきで、まずは医療機関が率先して、このフォーミュラリーを推進して、それを薬剤師とか保険者がチェックをしていくというふうな体制をつくっていくことが必要なんじゃないかなというふうに思います。
あと最後なんですけど、向精神薬の長期処方なんですが、これも、これまで3回の改定で全て、適切な処方について、26年、28年、30年、3回、見直されたにもかかわらず、スライド40を見ると、ベンゾジアゼピンの数量がそんなに大きく減少していない。
今年のデータはまだ出ていないんですけど、(大きく減少していないと)みられるというところで、ちょっとこれは日本の制度としては甘いなっていう提言を、前回、健保連のほうでもさせていただいたんですが、
先ほど城守先生のご質問にありました、どういった医療機関が処方しているかっていうのを健保連の調査で回答させていただきますと、
6割が内科医が処方しているというのが出ておりまして、かなり長期にわたって、これはちょっと資料がないんでパーセンテージを言えないんですけど、長期にわたって向精神薬が処方されている例があると。
▼ その後の発言を追記。 → 「先ほど向精神薬の使用で、どういった所が使用してるかというところで、正確な数字は言えませんでしたが、正確には精神科を標榜してない所から処方されているのが65%あったというのが健保連の調査の結果でございますので、訂正させていただきます」
で、諸外国なんかは、累積の処方日数を制限しているような国もある中で、日本はこれを点数の減点方式でのみやっているという、ちょっと、諸外国に比べると少し制限が甘いと。
これを放置しておくと、どんな現象になるのかっていうようなところがあるんですけど、もう少し、これは累積処方とかについては厳格な対応をしていく必要があるんじゃないかというふうに思います。
以上、3点ですが、1点目、2点目について、もし医療課の見解があればお聞かせいただきたいと思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では薬剤管理官、お願いいたします。
.
[厚労省保険局医療課・田宮憲一薬剤管理官]
はい。まず、分割調剤についてのご指摘のところでございますけれども、なかなか分割調剤が進んでないんではないかというご指摘だったかと思います。
平成29年度の社会医療診療行為別統計を確認したところ、29年度のデータということになりますので改定前でございますけれども、平成29年度、単月のデータで、約1万3,000回の分割調剤が行われているという実績がございます。
30年度改定後のデータがどうなっているかっていうのは、また統計が出ると思いますので、それも踏まえて、またご報告させていただければと思います。
それで実際、分割調剤がなかなかその、患者あるいは薬局サイドから見て、現行の処方箋の様式がなかなか使いにくいんではないかといったようなご指摘もございました。
いろいろちょっと、聞くところによりますと、また医療機関側でですね、処方医が分割調剤の指示の処方箋を出そうとしたときにですね、そちらのレセコンのほうでですね、そういった様式が打ち出せないとかですね、そういったような話も聞いたこともございますので、そういったところの対応も含めて対応をしていく必要があるのではないかなというふうには思っております。
いずれにしましても、そこは処方する側、それから薬局側の実例の中で、どういった問題点とか課題があるのか、改善すべき点とかがあるのかということは、よく意見を伺った上で検討していかなければいけないのではないかなというふうに思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。(ガイドラインについて)学会への働きかけというような話がありましたけれども、当然、学会に対してはですね、この間、前回、エビデンスの回でお話をさせていただいたように、最終のエビデンスに基づいたかたちでリバイスを当然していっていただきたいというふうに思っておりますし、
今、どういう状況かについては、私ども、診療報酬の中で参照しているようなものに関しては、そのリバイス状況についてのご報告のお願いというようなことをさせていただいております。
ただこれ、一般的な高血圧ですとかも含めて、いろんなものに関してのガイドラインということでございます。
で、当然、学会として、そのような診療に関してのガイドラインというのは作っていただきたいというふうに思っていますし、そうあるべきだろうというふうには思いますけれども、
おっしゃっていらっしゃる、いわゆる病院の中での採用を決める際のものと、それから使用に関してのものと、それからいわゆる学会が作られているガイドライン、当然、学会が作られるガイドラインっていうのは非常に参考になるものでございますけれども、
じゃあ、それぞれの病院における採用といったものに関して、それが本当に全てかというと、そうではなくて、それぞれの病院の中の診療の内容ですとか、それから選択、それからどういう患者さんが多いのか、そういうようなものによって変わると思いますし、
また、いろんな新しい薬が出たときに、患者さんによって全ての情報が、その時点でそろっているということではございませんので、そういう状況ではありませんので、
いわゆる、先ほど(薬価専門部会で「高齢者での高い有用性を示した薬剤に対する評価」について)治験の話があったかと思いますけれども、実際の治験の情報は提供されたとしても、真の臨床上における情報というのが全ての状況で、新薬が出たときに何かそろっているというわけではありません。
ですから、病状ですとか、そういうものに合わせながら、それぞれ病院の中で適時考えていくという姿勢は必要だろうというふうに思っております。
ただ、それが本当に診療報酬上、評価するかどうかっていうのは、この場で議論をしていただきたいと思いますけれども、学会の話がイコール、それがあれば病院の中の、院内のフォーミュラリーができるというものではないというふうに考えております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
宮近委員、お願いいたします。
.
[宮近清文委員(経団連社会保障委員会医療・介護改革部会長代理)]
ありがとうございます。実態がよく分からないものですから、もう少し知りたいという観点から、3点ばかり質問をさせていただきます。
まず、第1点目は、21ページ(重複投薬、ポリファーマシーに関する取組の実態)では、「重複投薬・相互作用等防止加算」と「外来服薬支援料」の算定件数自体は増加傾向にあるということが示されているわけですけれども、
具体的に、重複投薬や残薬削減の効果につきまして、事務局サイドで把握している内容があれば教えていただきたいと思います。
それから2点目は、54ページ(バイオ後続品の使用割合)ですが、箱の中の3つ目の丸の、「実際のバイオ後続品の使用割合はNDBのデータから算出した割合よりも大きいことが示唆される」とあるわけですけれども、
血液透析等の包括分の使用量も含めて、その実態を正確に把握するという方法はないものなのかということが、質問の2点目です。
3点目はですね、62ページ以降にある、酒田市における地域フォーミュラリーの好事例についての紹介ですけれども、こういった事例についてですね、具体的にフォーミュラリーの構成はどういった観点からといいますか、どういう基準から、
もっと言うと、どういう方がリードして、どういう組織がリードして決定しているのかということ。もっと平たく言うと、他の自治体でこういったことを、ある程度参考にして、フォーミュラリーを作っていくことができやすくなるのかというようなことについて、お伺いしたいと思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では薬剤管理官、お願いいたします。
.
[厚労省保険局医療課・田宮憲一薬剤管理官]
はい。「重複投薬・相互作用等防止加算」の所の、「効果」のところっていうことでございますが、ちょっとすみません、手元にデータがないんですけども、
30年度の診療報酬改定のときにですね、福岡市の薬剤師会が取り組んで、疑義照会などでやって薬を処方変更することで、出し入れがあるんですけど、それで削減額が幾らぐらいに推測されるみたいなデータがあったと思いますので、また改めてご報告させていただければというふうに思います。
それから、最後のほうの質問の、日本海ヘルスケアネットの地域フォーミュラリーの所でございますけれども、運営体制等については62コマ目に書いてございますとおり、
この地域フォーミュラリーの作成運営委員会とございますとおり、この地域医療連携推進法人と、それから地元の医師会、薬剤師会、それから地域の病院長などが一体的になって、地域でいわゆるトップダウンのようなかたちで推進しているというふうに理解しております。
この地域フォーミュラリーというのは、やはり地域によって医療機関の構成とか、その地域の医療提供体制とかもさまざまだと思いますので、
それぞれの地域で適切なかたちで進める必要があるのではないかというふうに思いますので、この山形県酒田市の事例が、ほかの地域でそのまま適用されるかというと、それはまた、各地域でご議論いただく必要があるのではないかというふうには思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
はい。資料、54ページのバイオ後続品の使用割合の中でのエポエチンの使われている量ということでございますが、使用割合ということですが、
実は、NDBでは、いわゆるそのお薬を使用したというかたちで、レセプトで書かれている場合は、どういうふうに使用されたかっていうのは、はっきり数字で、全国に集計ができますけれども、
人工腎臓というものの中に包括されている薬剤、いわゆるほかにもいろんな薬剤が、いろんな点数に包括されているわけなんですが、そういう場合には、その薬剤量をレセプト上からは集計することができません。
ですので今回、できるだけそれが推計できるようにということで販売量、企業が公表されている販売量から推計をしてみたということでございまして、
そこにありますように、NDBで見た数字は66%ですけれども、それよりも、実際に販売されている量というのは、NDBで見ると4億円ですけれども、実際に販売されているのは60億円ということでございますので、
今、66%、出ているものよりも相当多い数字が後続品のほうに置き換わっているだろうということは推測されるということでございまして、
それよりさらに詳しいということは、残念ながら数値としては、私どもちょっと、探しましたけれども、かなり探させていただきましたけれども、ちょっと見つからなかったということでございます。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
よろしゅうございますか。ほか、いかがでございましょう。
では有澤委員、お願いいたします。
.
[有澤賢二委員(日本薬剤師会常務理事)]
はい、ありがとうございます。先ほど、分割調剤のことが出ましたので、ちょっと私のほうから、少しお話をさせていただきたいと思います。
処方箋自体が間違いなく長期化が少しずつ出ております。私も現場にいると、90日、120日っていうのを結構よく目にしますし、そういった中で、薬剤師がですね、服薬期間中の患者のフォローをしっかりしていくんだっていうことが大切だと思っています。
そういう観点からですね、やはり医師の指示による分割調剤の手続きが明確化されて、さらに具体的な処方箋様式が出ています。
で、実際にはですね、確かに数は少ないと思います。先ほど、薬剤管理官から説明があったように、医療機関での分割処方箋の排出ですか、通常のオーダリングで入れるのと違って、システムの改修が必要だという話も聞いていますけども、
1年ほどたった中で、ある程度できたところも、できているというふうにも聞いていますし、直近では、医療機関あるいは処方医から、この件についての問い合わせも現実にあります。
そういったところからですね、これから徐々に進ませていくには、やはりネックになる部分も確かにあります。
3枚一緒にしたものをばらしては駄目だとか、患者さんにまた戻して、また持ってきてもらう間に紛失のリスクもあったりとか、さまざまな課題があると思いますので、
そのへんのところはよく調べた上でですね、使いやすいものにしていくっていうことも必要ではないかと思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ありがとうございました。
では平川委員、お願いいたします。
.
[平川則男委員(日本労働組合総連合会総合政策局長)]
はい。最初に12ページのポリファーマシーの現状の所で、この四角囲みの書き方が、(ポリファーマシーとは)「単に服用する薬剤数が多いことではなく」というところが下線が引いてあります。
それはそうなんでしょうけども、ただ、前回(改定)の、この多剤に対する診療報酬上の評価に関して、基本的には、3つ目の丸の「高齢者では6種類以上の投薬で有害事象の発生増加に関連したというデータがある」と。これがかなり重視されて、議論されていたという記憶があります。
で、一般論としては、やはり多剤の問題っていうのは、この有害事象がやっぱり比較的多いというふうなことで、議論の柱となっていたわけでありますけども、
この四角枠を見る限りでは、新たな、この多剤に関しての議論の柱が、もうちょっと深い論点にしていこうというような意図が見えるような気がするんですけども、
そのへんは新たな観点について、さらに深掘りの議論をしていこうっていうふうな事務局の意図があるかどうかっていうのを、ちょっと教えていただきたいなというふうに思います。最初の質問ですけど。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
意図を尋ねられていますけれども、基本的に私どもは、ポリファーマシーということに関して、先ほど言ったように、単なる多いものではなくて、多いことによって、何らか有害な事象が出ている、これに対して対応しなきゃいけない、厚生労働省として、これは考えておるというのは、もうそのとおりでございます。
で、そうしたときに、これまでいろんなことを対策としてやってきました。で、それがどういうふうに効果があるのか、足りないのであれば、しっかり、さらに対応を進めるということも検討しなくてはいけない。
また、何が有効なのか。先ほど言ったような処方箋の種類の話なのか、それとも、かかりつけ医、かかりつけ薬剤師さんの対応なのか、
そういう、「何が本当に効くのか」ということを含めて、しっかり議論をしていかなきゃいけないというふうに思っておるということでございます。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では平川委員、お願いいたします。
.
[平川則男委員(日本労働組合総連合会総合政策局長)]
はい。分かりました、と言いたいんですけども、
これを診療報酬上でどういう評価をしていくのかっていうのが、ある意味、大変難しい問題でありますけども、
基本的には、これまでの一般原則について大きな変更というふうなことについては少し慎重に考えていかなければならないんじゃないかなというふうに思います。
確かに、患者の状況っていうのは個別性が高いんですけども、それによって大きな問題が見逃されてしまうっていうことにならないような対応っていうのが必要かというふうに思います。
それから、13ページの「ポリファーマシーに対する取組」で、右側の箱の下のほうに、「外来患者に対する処方箋の疑義照会の評価」ですけども、平成28年の調査では、疑義照会を行われた割合というふうなことが出されております。
で、そんなに多くはないんですけども、多ければこれはいいっていうわけではありませんけども、一方で、薬局が医療機関や医師に対して照会しづらいというふうな、疑義照会をしづらいというような現場の実態があるのかどうか、
もしくは疑義照会を行いやすくするための運用上の見直しということについては、これは意見ですけども、さらに分析が必要なのではないかなというふうに考えているところであります。
それから、このページの左側の箱の中の「入院患者に対する減薬の評価」と、それから「外来患者に対する減薬の評価」っていうのがありますが、
当然ではありますけども、入院中における減薬への努力というふうなことについても、どう考えるかっていうのは少し課題としてあるのかなというふうに思いました。これは、意見として言わせていただきます。以上です。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ありがとうございました。
では今村委員、お願いいたします。
.
[今村聡委員(日本医師会副会長)]
はい。時間のないとこを恐縮なんですけども、やっぱりポリファーマシーの概念っていうのは、しっかりもう一度確認をしたほうがいいと思うんですね。
どうしても「数」っていう、先ほど6剤以上あると有害事象が多くなるというんですけど、この12ページのデータを見ていただくと分かるんですけど、薬って臨床でですね、1剤でも害が出る人は出るんですよね。
で、数が多くなれば、じゃあ、比例的に多くなるかっていうと、これを見るとですね、6剤から10剤までっていうのはほとんど同じなんです。
なので、やはり個別性っていうのはすごく多くて、それをきちんと見極めるっていうことが医師であり、薬剤師の役割だということで、そこについてのわれわれの役割っていうのは大きいっていうのは分かりますけど、
単純に何か数を減らしたら有害事象が減るっていうような、そういう短絡的なものではないっていうことだけは改めて確認させていただきたいと思います。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では猪口委員、お願いいたします。
.
[猪口雄二委員(全日本病院協会会長)]
はい。ありがとうございます。
今のポリファーマシー、たぶんすごく大きい問題だと思っています。
ここの7ページ、8ページを見ると、やはり先ほども説明がございましたけども、一番の問題は、1枚の処方箋よりも他科受診、対医療機関の受診の場合なんですね。
これをどういうふうに多剤にならないようにしていくかっていうのは非常に難しい問題で、よほど中心になる主治医というか、かかりつけ医ですね、それと薬局さんが協力しないと、たぶんやっていけない。
入院はむしろ、だいたい1人の医師が管理して、薬剤師が全部それを見ますから、やろうと思えば、かなり楽にできていけるんですけども、
外来の他科受診におけるですね、ポリファーマシーについて、これ、じっくりといろんなデータを見てですね、有効な方法をですね、ぜひ中医協の場でも議論していくべきだろうというふうに思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ほか、いかがでございましょう。
では吉森委員、お願いいたします。
.
[吉森俊和委員(全国健康保険協会理事)]
はい。時間ないとこで申し訳ないんですけど、後発医薬品の使用促進で、26ページ(後発医薬品の使用促進のための主な診療報酬上の取組経緯)。
前回(改定で)、薬局の減算対応をさせていただいたっていうことで、(診療報酬上の経緯の資料が)あるんですけれども、
医療機関に対して、そのときも申し上げたんですけど、単に後発医薬品の使用率が高いからいいっていうことではないっていうのは、一定理解はしているわけですけれども、
医療機関の今後、使用割合のパーセンテージの分布をちょっと出していただいて、やはり著しくその使用割合が低いっていうことが浮き彫りになるのであれば、そこに対しては、やはり処方箋料の減算等も含めたようなかたちの減算っていうのも、1つ検討に値するんじゃないかというのが1つ、意見です。
それと、43ページ(外来における抗菌薬適正使用の取組に対する評価)。
抗菌薬の小児の使用支援加算について、3月の27日の検証部会での検証結果報告によると、医療機関が抗菌薬の適正使用について困難と感じることとして、
抗菌薬が不必要なケースにおける投与、処方を望む患者への説明が非常に難しいとか、抗菌薬を投与、処方しなかった場合の重症化リスクを恐れるとか、医療機関間での処方に関する判断の分かれがっていうのが40%ほど挙げられておりましたけれども、
やはりこの抗菌薬使用推進ということから言えば、現状のこういうような支援加算の診療報酬上の手当てだけでは、やはり不十分だと考えますし、
やはり啓蒙普及活動、このへんもどういうふうにやっていくかっていうのは非常に大きい論点だと思いますし、
その43の下に、要件として、「(抗微生物薬適正)使用の手引き」を、きちっと小児かかりつけ診療(料)の要件だというふうにしておりますけれども、
ほかに厚労省事務局としては、関係学会、関係機関等、どのようにこれについて普及活動を行っていくのか、どういう対応を考えているのか、もしあれば、教えていただければと。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では医療課長、お願いいたします。
.
[厚労省保険局医療課・森光敬子課長]
すみません。私ども、診療報酬の対応ということでは、この点数の説明っていう話になりますけれども、
基本的には、いわゆるAMRの対策というかたちでですね、これは感染症の対策課がですね、いろんな所において、いわゆる感染症の薬剤耐性問題の中でですね、いろんな学会ですとか、それから地域とのコミュニケーションというようなかたちで、啓発活動みたいなことをさせていただいておりますし、
また、前回、「医療のかかり方」というようなかたちで、当然、患者側から医療に対し、どういうふうにかかっていくのか。いわゆる小児救急の問題ですとか、そういうものと同じようなかたちでですね、医療のかかり方というものを考えるということも、今、厚生労働省で取り組んでおります。
その中の1つとしてやっていただきたいというふうに思っておりますし、そのように関係部局に伝えたいというふうに思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では吉森委員、お願いいたします。
.
[吉森俊和委員(全国健康保険協会理事)]
はい。せっかく検証部会で、先ほど申し上げた3点あたりについて、診療サイドがかなり困難だと考えているわけですから、
そういうことに対する個別具体的に、どういう対応をしていくのかっていうあたりも、今、おっしゃった中の議論の論点に入れていただいて対応を練っていただくことが、やはり先決なんだろうというふうに思いますので、よろしくお願いします。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ほか、いかがでございましょう。
では島委員、お願いいたします。
.
[島弘志委員(日本病院会副会長)]
フォーミュラリーに関してですけども、これは院内の場合は、当然採用した医薬品、全て市場にある、全てのものがあるわけじゃありませんので、
自分の医療施設の中であるものの中で、患者ファーストの観点から、どういったものを使うことが一番患者さんにとっていいのかと。
無駄のない、そういう投薬ということが副次的にも収支の改善に値するということですので、
こういった考え方をですね、普及啓発するということが非常に重要だろうと思います。これを診療報酬で評価するというのは、ちょっと違うのかなという気がします。意見です。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
では有澤委員、お願いいたします。
.
[有澤賢二委員(日本薬剤師会常務理事)]
はい。ポリファーマシーの件について、先ほどから少しお話が出ていたので、薬剤師の立場からお話をさせていただければ、
やはり、どちらかというと、1つは医療機関から薬がたくさん出るよりも、多数の、他科の受診によって薬が増えることがすごく問題になっていますし、
現実に、一元化をされている患者さんであれば、かかりつけ薬局・薬剤師であればですね、そこはしっかりと適正化を図っていっているというのが現状だと思っています。
そういった中でですね、一方で、かかりつけの薬剤師・薬局の認識が、患者さんの側にまだまだ足りない。
そういった観点からですね、ぜひ保険者の側でも有効な活用方法として、加入者の方に周知をしていただくっていうのを、すごい有効な方法ではないかということ。
それから一方で、どうしても都合で、薬局1軒に決められなくてもですね、やはりお薬手帳の普及っていうのはしっかりしていますので、
そのへんのところを、そういう患者さんにはですね、常に(お薬手帳を)持って、その上でチェックを受けるんだということも、
私どもは一生懸命、地域住民に対して普及はしていますけど、保険者側さんのほうから加入者に対するそういった周知、啓発もやっていただくっていうことも大変有効だと思っております。
.
[田辺国昭会長(東大大学院法学政治学研究科教授)]
ほか、いかがでございましょう。
よろしゅうございますか。それでは、ほかにご質問もないようですので、本件につきましては中医協として承認するということで、よろしゅうございますでしょうか。
ありがとうございました。
それでは、説明のあった件につきましては、中医協として承認したいと存じます。
アジェンダが結構残っているものですから、議事の進行にご協力いただければ幸いでございます。
次に、医療機器に関する資料が提出されておりますので、事務局より説明のほうをお願いいたします。
では企画官、よろしくお願いいたします。
(後略)

















の中医協総会-185x130.jpg)




-185x130.jpg)





【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
【速記録】_ページ_01-のコピー.jpg)
_2023年8月2日の総会-1-190x190.jpg)

_2023年6月21日の中医協総会-190x190.jpg)








_2022年8月3日の中医協総会-190x190.jpg)















-190x190.jpg)


_20190807_中医協材料ヒアリング-300x300.jpg)





























